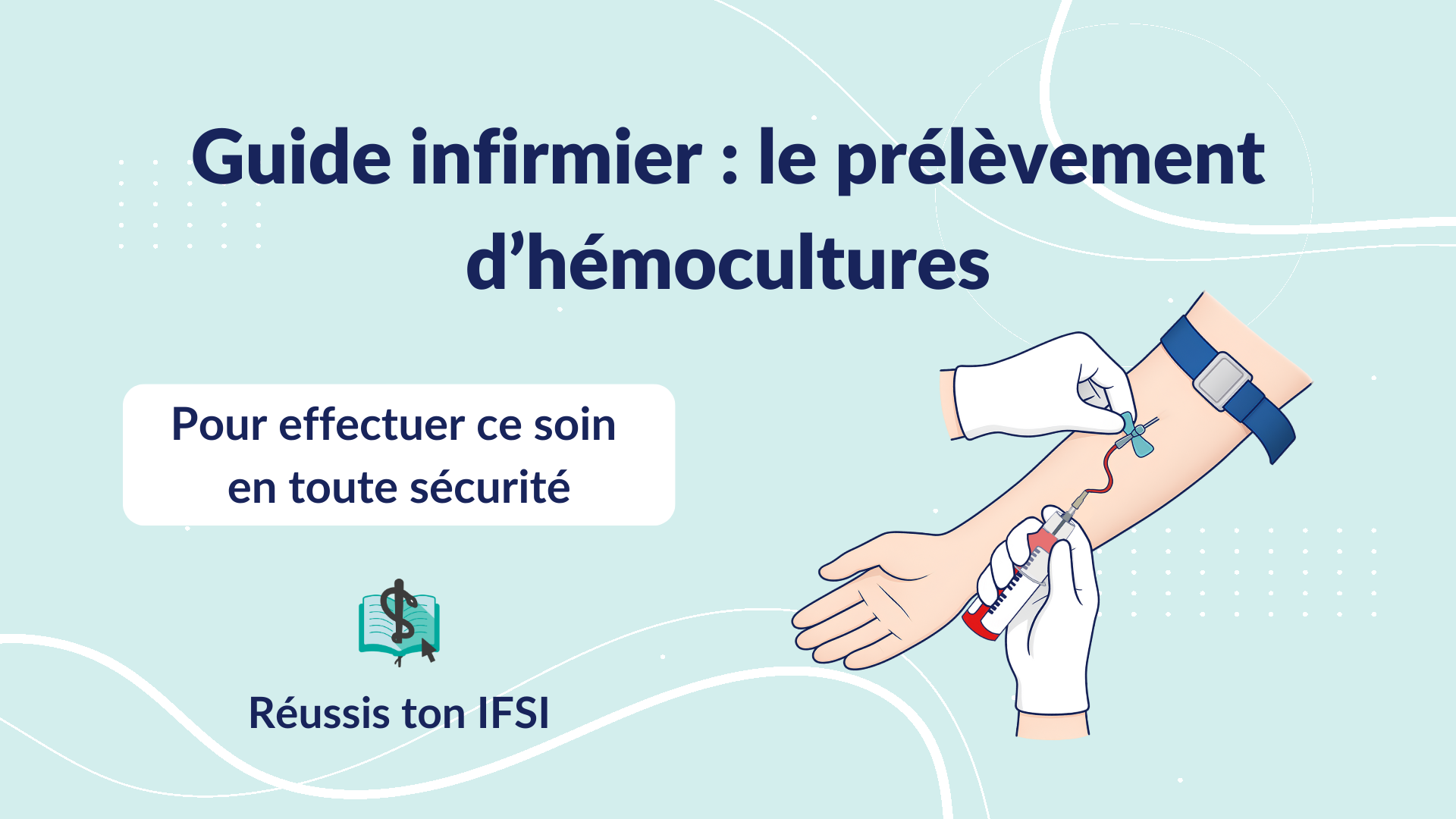
L’aérosolthérapie par nébulisation est : « un processus physique qui permet d’obtenir la formation d’une suspension de fines particules. La fabrication et la diffusion de ces particules dans les voies respiratoires, par aérosolthérapie, nécessitent l’emploi d’air comprimé et de nébuliseurs compatibles »1.
L’aérosolthérapie par nébulisation est l’un des soins les plus fréquemment prodigués dans la profession infirmière pour la prise en soins des pathologies respiratoires de l’enfant comme de l’adulte. Elle est notamment pratiquée dans les services de pneumologie, d’oto-rhino-laryngologie (ORL), en soins médicaux et de réadaptation (SMR), aux urgences et au domicile du patient. Non invasive, rapide et avec peu d’effets indésirables grâce à son action locale, c’est un choix thérapeutique privilégié, soutenu par un cadre législatif précis et des recommandations de bonnes pratiques qui garantissent la sécurité et l’efficacité.
Les pathologies respiratoires chroniques, comme l’asthme et la bronchopneumopathie chronique obstructive (BPCO), sont des problématiques majeures de santé publique. À l’échelle mondiale, environ 339 millions de personnes souffrent d’asthme2 et 480 millions de BPCO3. En outre, cette dernière est souvent sous-diagnostiquée et évolue fréquemment vers l’insuffisance respiratoire. La BPCO est la quatrième cause de mortalité dans le monde4. En France, plus de 4 millions de personnes sont asthmatiques5 et la BPCO touche entre 3 et 3,5 millions d’individus, bien qu’entre ⅔ et 90 % des cas ne soient pas identifiés5.
Ce guide vous propose une présentation complète de l’aérosolthérapie par nébulisation : vous y découvrirez ses indications, ses contre-indications, les types d’appareils et de matériels nécessaires, ainsi que le déroulement des soins et les bonnes pratiques à adopter. Il aborde également les risques potentiels liés à ce soin, et offre des conseils pratiques issus de l’expérience d’expert(e)s et de professionnel(le)s de santé, pour des soins sécurisés et adaptés à chaque situation.

Définition de l’aérosolthérapie par nébulisation
L’aérosolthérapie est une méthode de traitement permettant : « l’administration de médicaments sous forme d’aérosol, c’est-à-dire de fines particules en suspension dans l’air, afin de les délivrer directement dans les voies respiratoires »6.
L’aérosolthérapie par nébulisation permet d’administrer au patient, par voie d’inhalation, une ou plusieurs substances actives directement au niveau des voies respiratoires sous forme de “micro-brouillard”7, ce qui permet une action rapide du médicament tout en atténuant les effets indésirables associés aux différentes voies d’administration (IV, SC, IM…) grâce à une action ciblée et locale.
Cette thérapie offre une approche polyvalente pour le traitement de diverses pathologies, notamment respiratoires et ORL pour répondre aux besoins de chaque patient. Adaptée à tous les âges, en fonction des thérapeutiques utilisées, elle est simple à utiliser, et permet l’administration rapide du traitement. Elle ne nécessite aucun effort particulier de la part du patient. De plus, elle est non invasive, ce qui la rend moins contraignante que d’autres méthodes de traitement. Cependant, le port du masque et l’inhalation du brouillard peuvent être perçus comme une expérience inconfortable, en particulier par les jeunes enfants. Ils peuvent s’opposer au soin. Dans ce cas, une distraction facilitera son acceptation.
Cadre législatif de l’aérosolthérapie
Le cadre législatif de l’aérosolthérapie par nébulisation encadre strictement l’administration de ces traitements, en définissant les responsabilités des infirmier(e)s. Il existe deux types d’aérosolthérapie : médicamenteuse et non médicamenteuse.
L’aérosolthérapie dite médicamenteuse implique l’administration de médicaments sous forme d’aérosols pour traiter diverses pathologies respiratoires. L’objectif est de faire parvenir le traitement, transformé en brouillard de fines gouttelettes (nébulisé), là où il doit agir. Ces médicaments incluent des bronchodilatateurs, des corticoïdes pour réduire l’inflammation, des antibiotiques pour traiter les infections, et des mucolytiques pour fluidifier les sécrétions bronchiques.
L’aérosolthérapie médicamenteuse est effectuée par l’infirmier(e) au regard de son rôle sur prescription comme l’illustre l’article R4311-7 du Code de la santé publique : « L’infirmier ou l’infirmière est habilité à pratiquer les actes suivants soit en application d’une prescription médicale ou de son renouvellement par un infirmier exerçant en pratique avancée dans les conditions prévues à l’article R.4301-3 qui, sauf urgence, est écrite, qualitative et quantitative, datée et signée, soit en application d’un protocole écrit, qualitatif et quantitatif, préalablement établi, daté et signé par un médecin : 24° Administration en aérosols et pulvérisations de produits médicamenteux »8.
Les traitements non médicamenteux, quant à eux, comprennent des solutions salines ou physiologiques pour hydrater les voies respiratoires, faciliter l’expectoration des sécrétions et améliorer la fonction respiratoire. Ces traitements sont souvent utilisés pour soulager les symptômes de maladies chroniques comme la BPCO et la mucoviscidose, ou lorsque les sécrétions deviennent sèches pour les patients trachéotomisés, ainsi que pour prévenir les infections respiratoires en maintenant les voies respiratoires humides et dégagées. L’aérosolthérapie non médicamenteuse est effectuée par l’infirmier(e) au regard de son rôle propre. Elle peut être déléguée à l’aide-soignant(e)9 comme indiqué dans l’article R4311-5 du Code de la santé publique : « Dans le cadre de son rôle propre, l’infirmier ou l’infirmière accomplit les actes ou dispense les soins suivants visant à identifier les risques et à assurer le confort et la sécurité de la personne et de son environnement et comprenant son information et celle de son entourage : 18° Administration en aérosols de produits non médicamenteux »10 .
Indications de l’aérosolthérapie
L’aérosolthérapie est indiquée pour de nombreuses pathologies essentiellement liées au système respiratoire. On retrouve : 6.11
- L’exacerbation de l’asthme.
- La bronchopneumopathie chronique obstructive (BPCO).
- L’hyperréactivité bronchique.
- La dilatation de bronches.
- La mucoviscidose.
- La prévention de la pneumocystose chez le patient porteur du virus de l’immunodéficience humaine (VIH).
- Le syndrome de détresse respiratoire.
- L’hypertension artérielle pulmonaire primitive (HTAP).
- Pour les infections chroniques à Pseudomonas aeruginosa : pneumonie.
- Certaines infections à mycobactéries atypiques.
- Certaines pathologies ORL : les rhinosinusites subaiguës ou chroniques, l’otite séreuse chronique et les pathologies inflammatoires laryngées.
En outre, l’aérosolthérapie peut être utilisée pour :
- Fluidifier les sécrétions afin de favoriser l’expectoration, notamment par exemple chez le patient encombré n’arrivant pas à expectorer ou chez le patient porteur d’une prothèse endobronchique.
- Humidifier les voies respiratoires du nourrisson lors de bronchiolites, du patient trachéotomisé ou en cas de mucoviscidose et chez le patient en situation de fin de vie.
Les différents dispositifs d’administration pour aérosolthérapie
Les dispositifs d’administration de l’aérosolthérapie garantissent la délivrance efficace et sécurisée des traitements auprès du patient sous forme de particules permettant une diffusion pulmonaire. Voici une description plus détaillée de chaque composant.
Le système de nébulisation
Le système de nébulisation est : « un dispositif médical comprenant toutes les parties nécessaires à la conversion d’un liquide en aérosol et à le rendre propre à l’inhalation […] destiné à administrer des produits dans les voies aériennes. »12
Le système de nébulisation transforme un médicament liquide en fines particules d’aérosol, et permet ainsi une administration directe dans les voies respiratoires. Ce système comprend une cuve de nébulisation, un générateur d’aérosol, un circuit de délivrance, une interface patient.
Il existe trois familles d’appareils générateurs: le pneumatique, l’ultrasonique et le tamis.12.13.14

1) Le générateur pneumatique
Il s’agit du système le plus couramment utilisé en aérosolthérapie. Il fonctionne en utilisant de l’air comprimé qui va dans la cuve de nébulisation afin de transformer le médicament liquide en fines particules inhalables. La source de gaz comprimé est une bouteille de gaz médical, une prise murale hospitalière ou un compresseur. Ce système est compatible avec la plupart des médicaments, qu’ils soient sous forme de solution ou de suspension, et offre la possibilité de réaliser des mélanges de principes actifs. La préparation médicamenteuse est mise en suspension à l’aide de l’air pulsé, sur prescription du médecin. Les interfaces patient utilisables pour ce système incluent des embouts buccaux, des masques faciaux et des collerettes de trachéotomie, selon les besoins du patient.
2) Le générateur ultrasonique
Le nébuliseur ultrasonique génère un aérosol grâce à des vibrations ultrasoniques. Il est principalement utilisé pour le traitement de certaines pathologies sinusales et tubo-tympaniques (otites séromuqueuses, dysperméabilité tubaire, séquelles tubo-tympaniques après une tympanoplastie). Son fonctionnement repose sur une plaque vibrante qui crée des ondes de pression permettant la formation de l’aérosol. Contrairement à d’autres systèmes, il ne nécessite pas de dispositif de synchronisation avec la respiration. Cependant, il est incompatible avec certains médicaments, notamment les suspensions, les solutions huileuses et les substances thermosensibles. Il peut aussi être utilisé pour humidifier les voies respiratoires avec de l’eau ou du sérum physiologique. Les interfaces adaptées incluent lunettes, embouts nasaux, masques faciaux et collerettes de trachéotomie.
3) Le générateur à tamis
Le système de nébulisation à tamis vibrant ou statique est fréquemment utilisé en ambulatoire pour traiter les pathologies respiratoires chroniques et est compatible avec la plupart des médicaments sous forme de solution ou de suspension. Les aérosols à tamis vibrant sont particulièrement adaptés aux traitements de longue durée, notamment pour les patients atteints de mucoviscidose.
Ce système fonctionne en nébulisant la préparation médicamenteuse grâce à des vibrations de haute fréquence, qui forcent le liquide à traverser les micro-orifices du tamis. Ce processus permet de créer un aérosol inhalable, souvent administré avec un embout buccal. L’un des principaux avantages du nébuliseur à tamis vibrant est sa compatibilité avec toutes les molécules nébulisables. Il offre une grande flexibilité de choix des médicaments à administrer. Ce système permet une nébulisation rapide entre 3 et 6 minutes, ce qui optimise l’administration des traitements inhalés. Cependant, il est plus onéreux et est particulièrement fragile. Il nécessite un entretien rigoureux pour éviter l’obstruction du tamis par des résidus médicamenteux. Il doit être soumis à des procédures strictes de nettoyage et de désinfection pour prévenir tout risque de contamination bactérienne. Les interfaces adaptées pour ce système incluent les embouts buccaux, les masques faciaux et les collerettes de trachéotomie.
L’interface de nébulisation utilisée en aérosolthérapie
L’interface patient en aérosolthérapie est le point de contact entre le dispositif de nébulisation et le patient. Elle inclut des masques faciaux, des embouts buccaux ou des chambres d’inhalation, selon les besoins du patient et le type de traitement administré. Le choix de l’interface prend en considération plusieurs facteurs, tels que l’autonomie et l’âge de la personne, ainsi que l’efficacité de l’interface pour la pathologie à traiter. Par exemple, un masque facial peut être plus adapté pour un enfant ou une personne ayant des difficultés à utiliser un embout buccal. Les interfaces doivent être changées tous les 7 jours15.16 pour garantir une bonne hygiène et prévenir les infections.
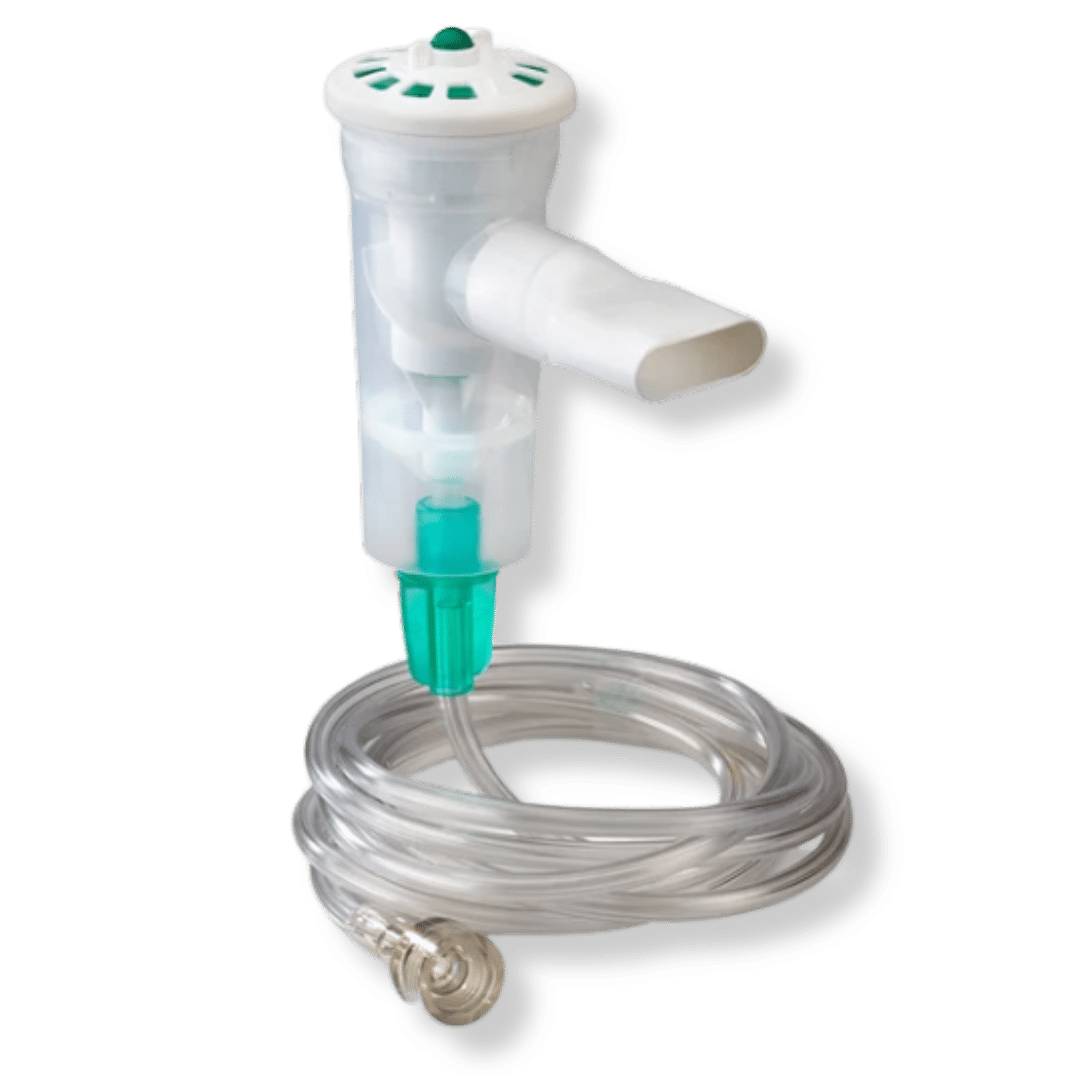
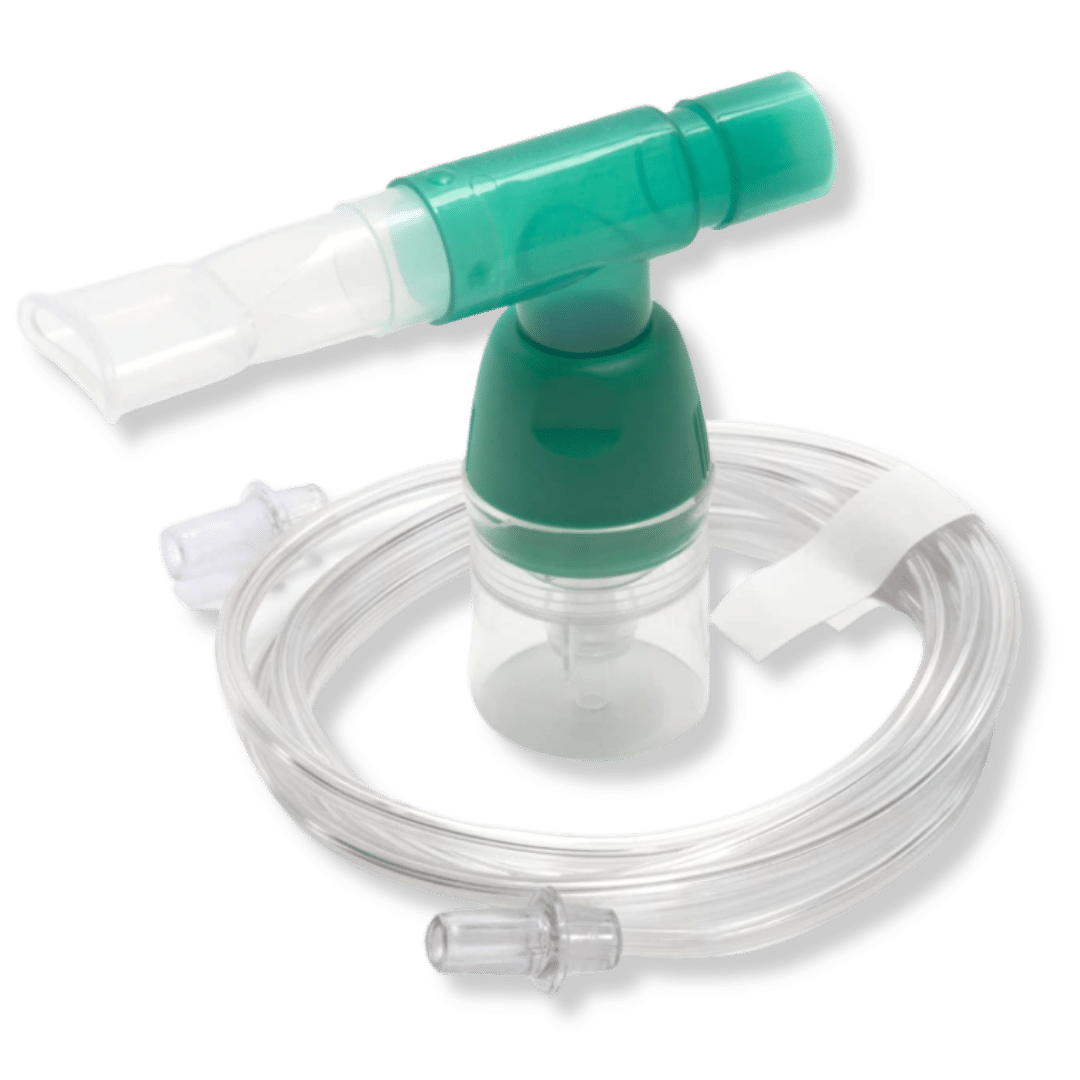
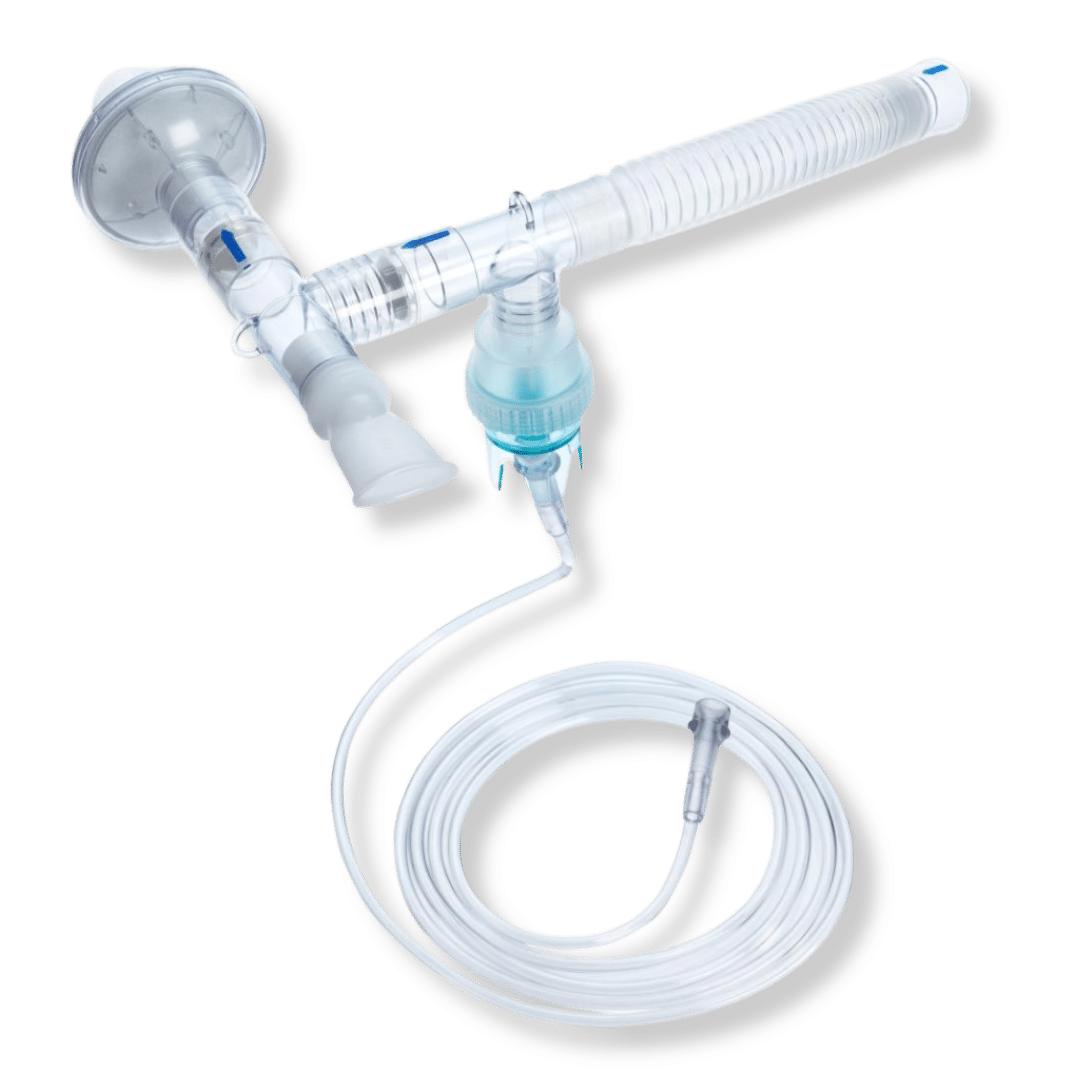
| Nom du dispositif | Indications typologie de patients | Illustration |
| Embout buccal |
| 
|
| Masque facial simple |
| 
|
| Embout en T pour connexion sur BiPAP/CPAP |
| 
|
| Respirgard 2 |
| 
|
| Collerette de trachéotomie |
| 
|
Réaliser une nébulisation en pratique étape par étape
Nous allons traiter ici de la mise en œuvre de l’aérosolthérapie par nébulisation avec un nébuliseur pneumatique sur une prise murale hospitalière.
1) Avant le soin
Avant de mettre en place et d’administrer un traitement par nébulisation, quelques étapes et vérifications sont nécessaires pour garantir un soin sécurisé et adapté au patient au regard de la règle des 7B.
2) Le matériel nécessaire
Pour réaliser une séance d’aérosolthérapie par nébulisation, voici le matériel nécessaire : 17
- 1 chariot de soins ou un plateau désinfecté pour transporter et organiser le matériel nécessaire.
- 1 solution hydroalcoolique pour la désinfection des mains.
- 1 système de nébulisation :
- Une prise murale d’air avec débitmètre, équipé d’une olive.
- 1 dispositif d’administration : interface patient adaptée.
- Si un seul traitement : 1 ampoule de 10 mL de sérum salé stérile.
- Crachoir ou haricot jetable à usage unique.
- Mouchoirs à usage unique.
- 1 sac de déchets assimilables aux ordures ménagères (DAOM).
3) Liste des produits et médicaments fréquemment utilisés en aérosolthérapie
En aérosolthérapie, l’administration ciblée de divers produits et médicaments, des bronchodilatateurs aux corticoïdes inhalés, en passant par les antibiotiques et le sérum salé, permet de délivrer directement le traitement dans les voies respiratoires pour une action rapide et locale, tout en réduisant les effets indésirables systémiques.
| Classe pharmacologique | Indications | Effets indésirables | Surveillances infirmières |
|---|---|---|---|
BRONCHODILATATEURS (ex. : ipratropium, salbutamol, terbutaline…) |
|
| Prise de la saturation en oxygène, des pulsations cardiaques, de la fréquence respiratoire et de la tension artérielle. Surveillance de l’efficacité thérapeutique : amélioration de l’état clinique, présence ou non de signes cliniques (crachats, encombrement, nez bouché, etc.), prise des paramètres vitaux. |
CORTICOÏDES (ex. : budésonide, béclométhasone…) |
|
| Vérifier l’application de la bonne technique, s’assurer du rinçage de bouche post-inhalation, interroger sur la présence d’irritations ou de modifications vocales. Surveillance de l’efficacité thérapeutique : amélioration de l’état clinique, présence ou non de signes cliniques (crachats, hyperthermie, etc.), prise des paramètres vitaux. |
ANTIBIOTHÉRAPIES (ex. : colistine, ARIKAYCE liposomal…) |
|
| Évaluer le risque préalablement (possibilité de prémédication), surveiller la tolérance respiratoire et les signes allergiques, contrôler l’efficacité thérapeutique. Surveillance de l’efficacité thérapeutique : amélioration de l’état clinique, présence ou non de signes cliniques (crachats,etc.), prise des paramètres vitaux, notamment de la température corporelle. |
SÉRUM SALÉ (sérum physiologique) |
|
| Garantir la stérilité du produit et du matériel, observer la tolérance et le confort du patient durant le soin. Surveillance de l’efficacité thérapeutique : amélioration de l’état clinique, présence ou non de signes cliniques (crachats,etc.), prise des paramètres vitaux. |
Tous les médicaments sont abordés en détail dans l’unité d’enseignement 2.11, disponible sur la plateforme Réussis ton IFSI, sous format texte et audio pour faciliter l’apprentissage.
4) Le déroulement du soin et les surveillances infirmières
Le matériel nécessaire à la réalisation du soin est déposé sur une surface désinfectée avec une lingette imprégnée d’alcool (plateau inox, chariot de soin, tablette du patient, plan de travail, etc.) : 17
- Réaliser une friction hydroalcoolique des mains avant toute préparation.
- Planifier le soin à distance des repas afin d’éviter les nausées/vomissements.18
- Mettre des mouchoirs à usage unique et un crachoir à disposition si nécessaire.
- Préparation du nébuliseur : avant l’administration, le médicament doit être prélevé et, si nécessaire, mélangé avec du sérum physiologique stérile. Il est important de rappeler que seule une faible part (10 à 25 %) de la substance nébulisée parvient aux voies aériennes inférieures dans des conditions optimales1. Il est recommandé de respecter le volume de remplissage conseillé par le fabricant, généralement entre 2 et 6 mL19. Un volume élevé favorise une meilleure délivrance du médicament20. À défaut de précision, il convient de préparer un volume total d’environ 5mL²¹ ²². Si la quantité de médicament est inférieure, il convient de compléter avec un solvant approprié, comme du sérum physiologique stérile, pour atteindre ce volume minimal.
- Informer le patient du soin et lui demander son consentement.
- Installer le patient en position assise ou semi-assise, selon l’effet recherché (pulmonaire ou ORL) sauf contre-indication. L’aérosolthérapie peut être combinée avec une séance de kinésithérapie. Le soin est réalisé de préférence juste avant la séance de kinésithérapie (surtout si le patient bénéficie de séances de kinésithérapie respiratoire). Assurez-vous que le patient peut expectorer seul, sinon préparez l’aspiration.
- Évaluer l’état de la sphère ORL du patient et procéder à un désencombrement si nécessaire.
- Faire moucher et/ou cracher le patient avant le soin.
- Expliquer le mode respiratoire durant l’aérosol : pour un patient sous aérosolthérapie sans problème de capacité respiratoire, il est conseillé d’effectuer une inspiration profonde par le nez et une expiration profonde par la bouche. Cette technique garantit une administration optimale du traitement.
- Brancher l’appareil sur le branchement air et régler le débit afin d’obtenir un brouillard (environ 6 L/min).18.23 Chez les patients sous oxygénothérapie, l’aérosol peut être administré sous oxygène selon la prescription médicale. Il est fortement recommandé de consulter le médecin pour choisir entre une nébulisation propulsée par l’oxygène, nécessitant le retrait des lunettes à O₂, et une nébulisation propulsée par l’air, permettant au patient de conserver ses lunettes à oxygène. Si l’air mural n’est pas disponible et que seul un obus d’O₂ est présent, l’aérosolthérapie devra être réalisée en utilisant l’oxygène comme source de propulsion, conformément à la prescription médicale. Il faut vérifier la compatibilité du débit et de l’administration du traitement sous oxygène avec les recommandations du médecin.
- Assurer une bonne étanchéité du masque sur le visage en engageant le patient à respecter les consignes qui lui ont été préalablement données.
- Donner la sonnette au patient et mettre crachoirs et mouchoirs à sa disposition.
- Arrêter l’aérosol une fois qu’il n’y a plus de produit dans le réservoir. La durée de la séance de nébulisation ne doit pas excéder 10 minutes chez l’enfant et 20 minutes chez l’adulte24. Pour une efficacité optimale, l’embout buccal est recommandé. L’efficacité de l’aérosol dépend de l’état d’encombrement de la sphère ORL du patient. Si nécessaire, un désencombrement doit être effectué avant l’administration de l’aérosol, et des gouttes nasales peuvent être instillées sur prescription médicale.
- Rincer le nébuliseur avec de l’eau propre et l’essuyer (ainsi que le masque) avec une compresse après chaque nébulisation et le laisser sécher à l’air libre dans un endroit propre et sec, puis conserver le dispositif à l’abri de la poussière et des souillures.
- Se désinfecter les mains par friction avec une solution hydroalcoolique.
- Effectuer une transmission ciblée du soin dans le dossier du patient :
- Date et heure de la séance d’aérosolthérapie
- Déroulement du soin
- Surveillance des paramètres vitaux
- Risques, complications et réactions humaines éventuelles
- Tolérance et efficacité thérapeutiques
L’auto-administration est possible en fonction du niveau d’autonomie, d’indépendance et de collaboration du patient. En effet, le patient et/ou sa famille doivent faire l’objet d’une éducation thérapeutique à savoir, être formés, informés et évalués par un(e) professionnel(le) de santé (médecin, pharmacien(ne), kinésithérapeute, infirmier(e) ou technicien(ne) d’assistance respiratoire à la préparation)18. Le/la professionnel(le) accompagne le patient afin de lui faire comprendre et assimiler l’ensemble des règles d’hygiène indispensables, ainsi que lui faire prendre conscience des risques inhérents à l’utilisation des dispositifs d’aérosolthérapie. Dès la préparation, le patient doit être informé qu’une hygiène des mains rigoureuse est nécessaire. Se laver les mains avec du savon ou utiliser une solution hydroalcoolique avant de manipuler le nébuliseur ou le masque aide à prévenir la contamination du matériel et, par conséquent, à limiter le risque d’infections respiratoires.
En parallèle, l’accent doit être mis sur l’entretien du matériel lui-même ; il est important que le patient comprenne l’obligation de nettoyer et de sécher correctement l’embout buccal ou le masque après chaque séance. Ce soin technique prévient l’accumulation de dépôts et la prolifération de germes qui pourraient compromettre l’efficacité du traitement et induire des complications. Au-delà de ces aspects hygiéniques, le patient doit être conscient des risques liés aux traitements inhalés. Il est nécessaire qu’il sache que, malgré la rapidité et la spécificité de l’action locale du médicament, l’aérosolthérapie entraîne parfois des effets indésirables, tels qu’un bronchospasme, une irritation de la gorge ou le développement d’une candidose buccale, surtout lorsque le patient ne respecte pas scrupuleusement les consignes d’hygiène et les techniques de rinçage après l’utilisation de corticoïdes inhalés.
De plus, pour garantir une utilisation sécurisée du matériel d’aérosolthérapie, il est indispensable de suivre des recommandations précises. Les tubulures et raccords, qui sont du matériel non stérile à usage unique pour chaque patient, doivent être changés au moins une fois par semaine ou dès qu’ils sont visiblement souillés24. L’interface patient, également non stérile et à usage unique pour chaque patient, doit être rincée avec de l’eau stérile ou du NaCl 0,9 %, puis essuyée (ainsi que le masque) avec une compresse stérile après chaque nébulisation, et enfin laissée sécher à l’air libre afin d’éliminer les dépôts. Il faut l’accrocher sur le débitmètre à air entre chaque utilisation, sans contact avec le sol. Elle doit être remplacée au moins une fois par semaine ou lorsqu’elle est visiblement souillée.
La cuve de nébulisation, non stérile et à usage unique pour chaque patient, nécessite la vérification de l’intégrité du conditionnement et de la date de péremption. Il faut également noter la date d’ouverture sur la cuve. Afin de prévenir tout risque infectieux, il faut la nettoyer et la désinfecter régulièrement, après chaque séance d’aérosol. Pour ce faire, veillez à commencer chaque procédure par un lavage soigneux des mains au savon ou en utilisant une solution hydroalcoolique. La cuve doit être entièrement vidée puis rincée avec de l’eau propre afin d’éliminer les résidus. Puis, la laisser sécher dans un endroit propre et sec.18.24 Il est important de veiller à ce qu’aucune humidité résiduelle, par exemple sous forme de gouttes de condensation, ne subsiste, car elles favorisent le développement bactérien (comme la légionellose25). En outre, le masque doit être essuyé avec un linge propre, et le dispositif doit être conservé à l’abri de la poussière et des souillures. N’oubliez pas d’aérer la pièce après chaque séance de nébulisation pour garantir un environnement sain.
Enfin, le débitmètre à air et l’olive, qui sont des matériels réutilisables, doivent être nettoyés et désinfectés par essuyage humide avec un produit détergent-désinfectant au moins une fois par semaine25.26. Le rinçage systématique de la bouche après chaque inhalation de corticoïdes est une mesure préventive pour éviter l’apparition de candidose buccale et de gêne pharyngée27.
Les risques de l’aérosolthérapie
L’aérosolthérapie par nébulisation, bien que bénéfique à plusieurs égards, comporte certains risques qu’il est important de connaître et de gérer pour assurer la sécurité du patient, sa santé et l’efficacité du traitement : 1
| Risque | Actions préventives |
| Traitement inefficace |
|
| Muguet et/ou irritation cutanée |
|
| Intolérance au traitement |
|
| Bronchospasme |
|
| Infection |
|
| Nausées/vomissements |
|
| Allergie |
|
En outre, pour les patients souffrant d’insuffisance respiratoire chronique, le choix du gaz propulsant l’aérosol est un paramètre à obligatoirement prendre en compte pour une administration thérapeutique sécurisée et adaptée à leur état de santé. En effet, si un débit de 5 à 6 L/min d’air comprimé est recommandé pour une bonne nébulisation du traitement, il peut être tentant d’utiliser l’oxygène à la même intensité. Cependant, cette pratique comporte des risques importants et non négligeables, notamment celui de provoquer une hypercapnie, c’est-à-dire une élévation du taux de dioxyde de carbone dans le sang.
L’hypercapnie peut survenir chez certains patients, en particulier ceux atteints de BPCO sévère et ceux qui présentent une hypoventilation chronique. Chez ces patients, la régulation de la respiration repose en grande partie sur la concentration de dioxyde de carbone, plutôt que sur celle de l’oxygène. Ainsi, une administration excessive d’oxygène peut altérer leur mécanisme de régulation respiratoire en réduisant la stimulation du centre respiratoire, ce qui entraîne une hypoventilation et, par conséquent, une accumulation de CO₂ dans le sang. Cette situation peut induire des symptômes tels que des céphalées, une confusion mentale, une somnolence accrue et, dans les cas les plus graves, une dépression respiratoire pouvant mettre en jeu le pronostic vital.
Pour éviter ce risque, il faut toujours adapter le gaz propulsant l’aérosol aux besoins du patient. L’air comprimé reste généralement le choix le plus sûr, tandis que l’oxygène doit être utilisé avec prudence et toujours sous surveillance médicale étroite. Une évaluation clinique régulière et une surveillance des paramètres respiratoires, notamment la mesure des gaz du sang, permettent de prévenir les complications et d’ajuster la prise en soins en fonction des besoins respiratoires du patient.
Les compatibilités entre les solutions aérosols
Les compatibilités entre les solutions aérosols doivent être respectées scrupuleusement pour garantir une administration sécurisée et efficace des traitements, afin d’éviter les interactions indésirables et d’optimiser l’efficacité thérapeutique.28.29
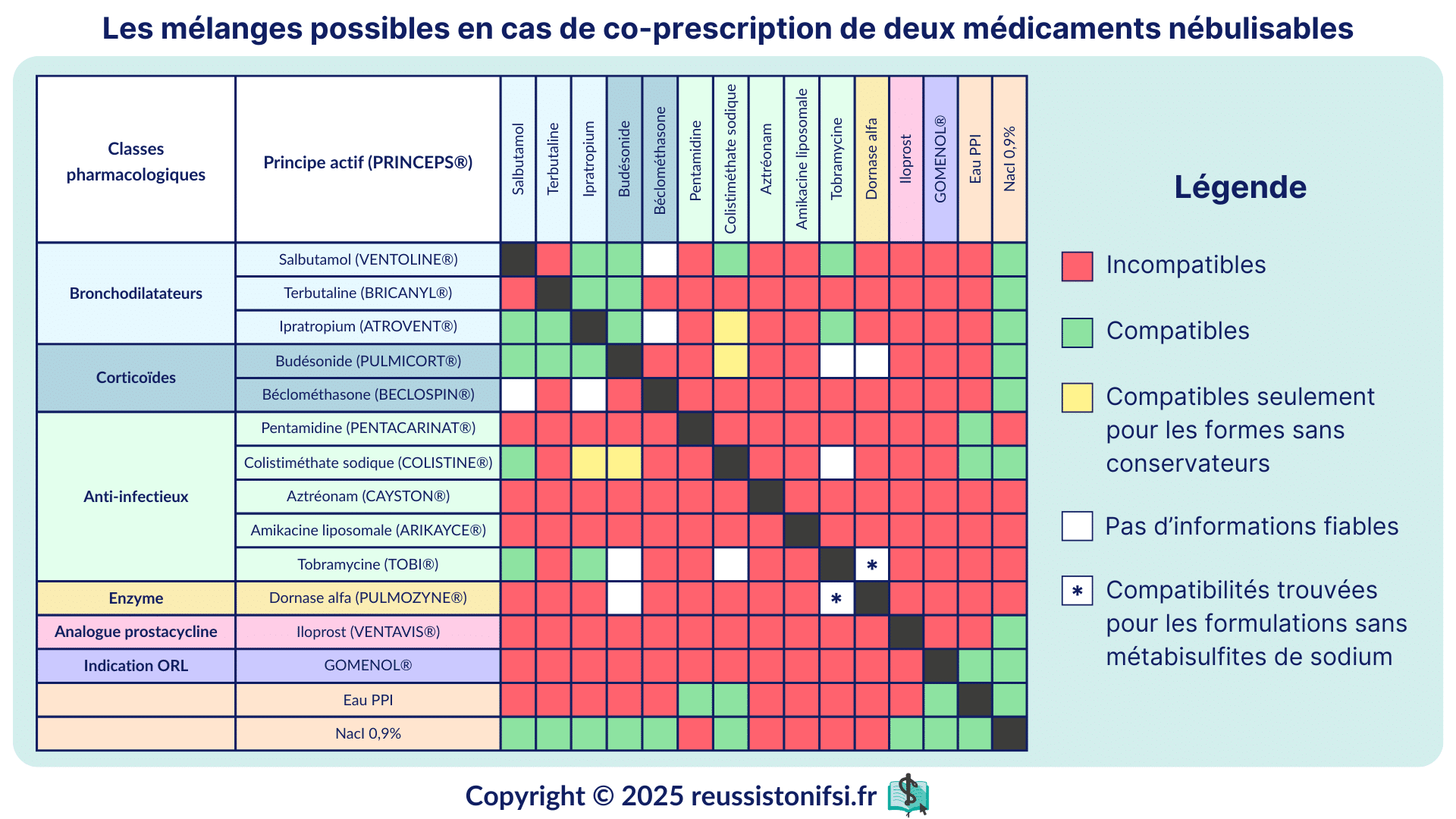
Certains médicaments ne sont pas adaptés à la nébulisation en raison de leurs propriétés chimiques et physiques. Les médicaments contenant des sulfites, par exemple, peuvent provoquer des réactions indésirables chez certains patients (asthme et des symptômes d’une réaction anaphylactique)29. De même, les produits huileux, à l’exception du goménol, ne sont pas recommandés pour la nébulisation, car ils peuvent obstruer les dispositifs et altérer l’efficacité du traitement28. Les solutions hypo ou hypertoniques, sauf le NaCl 7 % utilisé en cas d’expectoration induite, sont également inadaptées, car elles peuvent provoquer des irritations et des déséquilibres osmotiques28. Il est indispensable de respecter ces recommandations pour garantir la sécurité et l’efficacité des traitements par aérosolthérapie.
Ce qu’il faut retenir
Voici quelques éléments à retenir pour réaliser l’aérosolthérapie dans de bonnes conditions :
- Éduquer le patient et son entourage sur les bonnes pratiques et les risques liés à l’aérosolthérapie : l’éducation thérapeutique est essentielle pour une utilisation efficace et sécurisée du dispositif. Elle permet d’informer le patient et ses proches sur la manière de manipuler correctement les appareils, de respecter les doses prescrites et d’adopter les techniques d’inhalation appropriées. Insistez sur les risques liés à un mésusage, comme l’administration inadaptée des médicaments, pouvant entraîner des effets indésirables, l’inefficacité du traitement ou des complications. Encouragez le patient à signaler rapidement tout inconfort ou symptôme inhabituel, afin d’ajuster la prise en soins si nécessaire.
- Maintenir des règles d’hygiène strictes lors de chaque utilisation : l’hygiène du matériel est indispensable pour prévenir les contaminations bactériennes ou fongiques. Après chaque utilisation, nettoyez le masque et les autres parties en contact avec le patient avec de l’eau puis séchez-les à l’air libre avec des compresses propres. Il est primordial de changer régulièrement les interfaces (comme le masque ou l’embout buccal), idéalement toutes les semaines ou dès qu’elles sont visiblement souillées. Expliquez au patient que l’utilisation d’eau non stérile, comme l’eau du robinet, peut entraîner des risques graves, notamment la légionellose.
- Vérifier les compatibilités des traitements avec un pharmacien : tous les médicaments ne peuvent pas être mélangés ou utilisés avec l’aérosolthérapie. En cas de doute, consultez systématiquement le pharmacien de l’établissement pour valider les compatibilités entre différents principes actifs. Cela permet d’éviter les interactions indésirables qui pourraient altérer l’efficacité des traitements ou provoquer des réactions nocives. Le pharmacien pourra également vous conseiller au sujet des diluants appropriés, comme le sérum physiologique, nécessaires pour atteindre le volume minimal requis pour une nébulisation efficace.
Conseils d’expert(e)s
LABORDE Marielle – Formatrice en santé/experte dialyse
L’aérosolthérapie n’est pas contre-indiquée pendant une séance d’hémodialyse. Elle peut être réalisée sans risque particulier, à condition d’assurer une surveillance étroite, notamment en raison du risque d’hypotension lié à la position assise ou demi-assise requise pendant l’administration du traitement.
SYLVANT Lucas – Infirmier en pneumologie
L’aérosolthérapie est un soin courant dans notre quotidien. Cependant, il n’est pas à prendre à la légère et il présente de réels risques pour le patient. Une bonne connaissance des protocoles, complétée par une éducation thérapeutique adaptée aux besoins et aux connaissances du patient sont primordiaux pour diminuer les risques infectieux inhérents à cette pratique.
BATAILLE Isabelle – Cadre de santé formatrice
Il est important de bien connaître les thérapeutiques utilisées pour être sûr(e) de procéder correctement au soin. Il faut aussi s’attacher aux protocoles spécifiques des structures, car certains services ont du matériel privilégié. Ce soin semble simple, mais il touche la sphère ORL, et les patients sont souvent angoissés à l’idée d’avoir un masque sur le visage, une peur de s’étouffer. Il faut donc être vigilant(e), car nombre d’entre eux ont tendance à enlever le matériel avant la fin du traitement.
Badia JABRANE – Cadre de santé et directrice pédagogique
L’aérosolthérapie est un acte infirmier qui nécessite d’administrer un médicament. Ceci nécessite donc de toujours vérifier l’ordonnance et de connaître le médicament à administrer (dose, indication et effets attendus et indésirables). En cas d’inhalation de corticoïdes, il est indispensable de faire rincer la bouche après chaque inhalation. Ce geste simple prévient l’apparition de mycoses buccales.
Aude Pallier – Formatrice et référente en santé
L’aérosolthérapie est un soin plutôt facile à appréhender et à réaliser. L’utilisation du matériel est assez simple à comprendre. Une vigilance est requise concernant les médicaments utilisés, car ils peuvent être prescrits en noms commerciaux ou génériques et les conditionnements peuvent se ressembler. Enfin, ce peut être aussi l’occasion de participer à l’éducation thérapeutique si le patient a besoin de ce soin plusieurs jours de suite ou de manière chronique et qu’il se sent capable de le faire lui-même et souhaite apprendre à le faire.
Docteur Alexis MILLET – Pneumologue
On utilise principalement les aérosols en nébulisation pour administrer des bêta-2-mimétiques, tels que la Terbutaline et le Salbutamol, lors des exacerbations d’asthme et de BPCO. Il ne faut surtout pas confondre avec les traitements de fond de ces pathologies qui s’administrent sous forme de sprays doseurs (aérosol ou poudre) qui eux sont le traitement de fond. Les molécules auront dans ce cas une action longue. La cortisone, quant à elle, ne sera efficace qu’en traitement de fond et ne doit jamais être utilisée pour une exacerbation d’asthme, car elle n’a aucun effet immédiat sur elles et son délai d’action est plus long.
En outre, pour améliorer l’humidification des voies aériennes et faciliter l’expectoration ainsi que le drainage bronchique, l’ajout de sérum physiologique est quasi systématique.
Par ailleurs, il faut être vigilant(e) chez les patients souffrant d’insuffisance respiratoire chronique surtout par rapport au choix du gaz propulsant l’aérosol. Si un débit de 5 à 6 L/min d’air comprimé est requis, l’utilisation d’oxygène à la même intensité peut être tentante, mais comporte un risque d’hypercapnie, notamment chez les patients atteints de BPCO sévère ou souffrant d’hypoventilation.
Remerciements
Nous tenons à exprimer notre profonde gratitude à Isabelle BATAILLE (cadre de santé et formatrice en IFSI), Marielle LABORDE (formatrice en santé), Aude PALLIER (formatrice et référente en santé), Viviane CASSOTTI (hygiéniste), Badia JABRANE (directrice pédagogique), Lucas Sylvant (infirmier en pneumologie) et au Docteur Millet (pneumologue).
Chez Réussis ton IFSI, nous nous engageons à proposer des contenus d’une fiabilité inégalée. En complément de l’expertise interne de notre équipe habituelle, nous valorisons l’apport de professionnel(le)s extérieur(e)s qualifié(e)s qui enrichissent nos articles de perspectives nouvelles.
Sources
- Centre Hospitalier Universitaire Vaudois (CHUV) « Aérosolthérapie par nébulisation » 11/07/2023
- Organisation Mondiale de la Santé (OMS) « 10 faits sur l’asthme » 15/05/2020
- Benjafield, A., Tellez, D., Barrett, M., Gondalia, R., Nunez, C., Wedzicha, J., & Malhotra, A. (s. d.). An estimate of the European prevalence of COPD in 2050. European Respiratory Journal, 58(suppl 65), OA2866.
- Organisation Mondiale de la Santé (OMS) « Bronchopneumopathie chronique obstructive (BPCO) » 06/11/2024
- Institut national de la santé et de la recherche médicale (Inserm) « 6 mai 2025 : journée mondiale de l’asthme » 14/04/2025
- SOS Oxygène « Aérosolthérapie : journée mondiale de l’asthme » consulté le 01/05/2025
- Angeli, F., Barbier, J., Calas, J.-F., Couto, L., Fayoux, C., Gérard, V., Lebon, N., Le Pleux, F., Martin, C. et Mitjavile, F. (2022). Fiche 3. Aérosolthérapie Pneumologie-ORL. Toutes les fiches de soins pour réussir en IFSI : 130 fiches illustrées classées par ordre alphabétique et par spécialités, avec 12 vidéos de gestes techniques offertes (p. 6-8).
- Code de la santé publique « Article R4311-7 » Version en vigueur depuis le 22/01/25
- Direction générale de l’offre des soins (DGOS) « Infirmiers, Aides-soignants – une collaboration renforcée » 05/11/2021
- Code de la santé publique « Article R4311-5 » Version en vigueur depuis le 26/07/2021
- Dubus, J.-C., Becquemin, M.-H., Vecellio, L., Chaumuzeau, J.-P., & Reychler, G. (2021). Bonnes pratiques de l’aérosolthérapie par nébulisation en 2020. Revue des Maladies Respiratoires, 38(2), 171-176.
- Haute Autorité de Santé (HAS) « Commission d’évaluation des produits et prestations – Produits : Systèmes de nébulisation pour aérosolthérapie » 10/01/2007
- Coste, G. (2019). Les techniques d’aérosolthérapie par nébulisation. Actualités Pharmaceutiques, 58(583), 49-53.
- Dhanani, J., Fraser, J. F., Chan, H. K., Rello, J., Cohen, J., & Roberts, J. A. (2016). Fundamentals of aerosol therapy in critical care. Critical care (London, England), 20(1), 269.
- Centre Hospitalier Universitaire Sainte-Justine « Technique d’inhalation aérosol doseur avec masque » 12/2006
- Hygiène, prévention et contrôle de l’infection (HPCI) « Aérosolthérapie » 27/11/2024
- Clinique des Minimes « Protocole Soins respiratoires – Aérosolthérapie » 28/05/2018
- Société de Pneumologie de Langue Française (SPLF) « Procédure de mise en œuvre d’une aérosolthérapie par nébulisation et guide éducatif patient » 16/05/2024
- Dequin, P. F., & Mercier, E. (2003). Nébulisation de médicaments sous ventilation mécanique. Réanimation, 12(1), 62-70.
- O’Doherty, M. J., Thomas, S. H., Page, C. J., Treacher, D. F., & Nunan, T. O. (1992). Delivery of a nebulized aerosol to a lung model during mechanical ventilation. Effect of ventilator settings and nebulizer type, position, and volume of fill. The American review of respiratory disease, 146(2), 383–388.
- American Association for Respiratory Care « A Guide To Aerosol Delivery Devices for Respiratory Therapists » 11/12/2017
- Polyclinique de Courlancy « L’aérosolthérapie » Mise à jour 10/2010
- Société de Pneumologie de Langue Française (SPLF) « Recommandations sur les pratiques de l’aérosolthérapie en pneumologie » 11/01/2013
- Coste, G. (2019). Aérosolthérapie par nébulisation, mise en pratique au comptoir. Actualités Pharmaceutiques, 58(590), 46-50.
- Centre de Coordination de Lutte contre les Infections Nosocomiales (CCLIN) « L’Hygiène au quotidien dans les Établissements Médico-Sociaux » 21/10/2011
- Arard « Entretien et hygiène de votre aérosol » 07/11/2014
- Collège National de Pharmacologie Médicale « Corticoïdes : Corticoïdes inhalé » 12/05/2022
- OMéDIT Pays de la Loire « Nébulisation et médicaments » 12/02/2024
- Pharmacie des hôpitaux du nord vaudois & de la broye « Compatibilités entre solutions aérosols » 20/03/2020
- Gouvernement du Canada « Sulfites – Allergènes prioritaires » 31/08/2016