La pose d’une voie veineuse périphérique (VVP) est un acte technique essentiel en soins infirmiers, qui consiste à insérer un dispositif tubulaire souple, appelé cathéter (KT), dans une veine périphérique, généralement au niveau de la main ou du bras, pour permettre l’administration de médicaments, de solutés ou d’un produit de contraste. Ce dispositif, d’une longueur inférieure ou égale à 80 mm, est fabriqué en polyuréthane ou polyuréthane siliconé et muni d’une aiguille-guide interne facilitant son insertion par voie transcutanée pour une durée spécifique1. Le cathéter veineux périphérique se distingue des cathéters veineux centraux, qui sont insérés dans des veines profondes, et des cathéters artériels utilisés pour d’autres indications thérapeutiques.
En France, on estime que 25 millions de cathéters périphériques sont posés chaque année2, ce geste est donc l’un des plus réalisés en milieu hospitalier. Pourtant, malgré sa banalisation, il reste associé à des risques infectieux majeurs : 30 % des bactériémies associées aux soins seraient liées à un cathéter3. La maîtrise de cette technique est donc fondamentale pour la sécurité des patients et des soignants.
Ce guide vous propose une approche claire et structurée en 6 étapes, depuis la préparation du matériel jusqu’à la traçabilité du soin, en passant par le choix du site d’insertion, la pose et la sécurisation du dispositif. Vous y trouverez également des conseils d’expert(e)s et le rappel des bonnes pratiques, illustrés par les dernières recommandations issues de la littérature scientifique et des référentiels en vigueur. Les informations de ce guide doivent tout de même être complétées par les protocoles propres à votre établissement. Pour aller plus loin, vous pouvez consulter notre article complémentaire intitulé surveillance et complications d’une voie veineuse périphérique, indispensable pour gérer l’entretien, prévenir les effets indésirables et réagir rapidement et correctement en cas de complication.
Cadre législatif infirmier
La pose d’un cathéter veineux périphérique (CVP) s’inscrit dans un cadre juridique strict, défini par le Code de la santé publique, afin de garantir la sécurité du patient et de clarifier les responsabilités des professionnels de santé.
Selon l’article R.4311-7 du Code de la santé publique, modifié par le décret n°2022-610 du 21 avril 2022,
« L’infirmier ou l’infirmière est habilité à pratiquer les actes suivants soit en application d’une prescription médicale ou de son renouvellement par un infirmier exerçant en pratique avancée dans les conditions prévues à l’article R. 4301-3 qui, sauf urgence, est écrite, qualitative et quantitative, datée et signée, soit en application d’un protocole écrit, qualitatif et quantitatif, préalablement établi, daté et signé par un médecin : » […]
- « Mise en place et ablation d’un cathéter court ou d’une aiguille pour perfusion dans une veine superficielle des membres ou dans une veine épicrânienne » (point 3) ;
- « Réalisation et surveillance de pansements spécifiques » (point 9) ;
- « Prélèvements de sang par ponction veineuse ou capillaire ou par cathéter veineux » (point 35).
En pratique, l’infirmier(e) (IDE) exerce ici à la fois dans le cadre de son rôle prescrit et de son rôle propre :
- Rôle prescrit : pour la pose du cathéter court, qui se fait sur prescription médicale ou selon un protocole médical validé, contrairement au cathéter veineux central, qui relève du médecin.
- Rôle propre : pour la surveillance du dispositif veineux périphérique ou central, qui fait partie intégrante des responsabilités infirmières, notamment en termes de prévention des complications (infections, obstruction, extravasation, etc.).
Étape 1 : prérequis à respecter pour la pose d’une VVP
Avant toute pose de cathéter veineux périphérique, plusieurs conditions doivent être rigoureusement réunies pour garantir la sécurité, l’efficacité du geste et le confort du patient. Ce prérequis englobe l’analyse clinique, la vérification administrative et légale, l’évaluation des risques, le recueil du consentement, ainsi que l’anticipation de la douleur.
Identifier l’indication clinique
Avant toute chose, il est essentiel de connaître la raison de la pose du cathéter. Parmi les principales indications figurent : 4.5
- Apports hydriques et/ou électrolytiques
- Abord d’urgence ou de réanimation
- Nutrition parentérale
- Administration de médicaments (antibiotiques, antalgiques, etc., de courte durée)
- Transfusion de sang ou de dérivés sanguins (concentré de globules rouges, plaquettes, plasma, immunoglobulines)
- Injection de produits de contraste pour examens
Vérifier la prescription médicale et le dossier patient
Sauf en cas d’urgence, la pose d’un cathéter doit être réalisée sur prescription médicale conforme ou selon un protocole préétabli et validé par un médecin. Il est donc nécessaire de :
- Lire attentivement la prescription (vérifier qu’elle est nominative, datée, signée, qualitative et quantitative).
- Vérifier les antécédents du patient dans son dossier : difficultés d’accès veineux, contre-indications éventuelles, traitements en cours.
Un cours dédié à la vérification des prescriptions est disponible sur Réussis ton IFSI dans l’UE 2.11 du semestre 1, intitulé « Prescription médicale ».
Vérifier l’identité du patient (identitovigilance)
L’identitovigilance constitue un pilier fondamental de la sécurité des soins. Avant tout acte, il est impératif de s’assurer de manière rigoureuse de l’identité du patient. Cette vérification passe d’abord par une demande directe au patient, qui doit décliner spontanément son nom de naissance, son prénom et sa date de naissance6 . Il convient d’éviter les formulations fermées du type « Vous êtes bien M. Dupont ? », susceptibles d’induire en erreur, notamment chez les patients désorientés, anxieux, malentendants ou présentant des troubles cognitifs.
L’identité du patient doit ensuite être croisée avec au moins deux sources distinctes7, telles que le bracelet d’identification (en hospitalisation), la fiche de liaison ou le dossier médical, et, si possible, une pièce d’identité officielle (carte d’identité).
Une vigilance accrue est nécessaire dans certaines situations : enfants, personnes non communicantes, patients présentant des troubles cognitifs ou en situation de handicap. Dans ces cas, la vérification de l’identité doit idéalement être réalisée en présence d’un tiers de confiance (aidant, proche ou professionnel de santé), ou à défaut, par une double vérification croisée effectuée par deux soignant(e)s.
Recueillir le consentement libre et éclairé
Le consentement du patient est une exigence légale et éthique, encadrée notamment par les articles L1111-2 et L1111-48 du Code de la santé publique. Avant toute procédure, le professionnel de santé doit informer le patient de manière claire, loyale et adaptée à son niveau de compréhension, en veillant à ce qu’il saisisse les enjeux du soin proposé. Cette information doit permettre au patient de prendre une décision éclairée, en toute liberté, quant à l’acceptation ou au refus du geste.
En ce qui concerne les patients mineurs, le consentement doit être recueilli auprès des titulaires de l’autorité parentale (parents ou représentant légal), conformément à l’article 371-19 du Code de la santé publique, sauf en cas d’urgence médicale10. Néanmoins, l’enfant ou l’adolescent doit systématiquement être informé selon son âge et son degré de maturité, et son avis doit être pris en compte autant que possible10, dans une démarche de respect et de participation aux soins.
Prévenir la douleur
La pose d’un cathéter veineux périphérique peut entraîner douleur, anxiété ou refus de soins. Une préparation adaptée permet de limiter l’inconfort et d’améliorer l’adhésion du patient au soin.1
Il est essentiel d’utiliser un langage simple et rassurant. Éviter les expressions anxiogènes (« Attention, je pique ! ») au profit de formulations calmes (« Je vais y aller doucement. »). Prendre le temps d’écouter le patient et d’instaurer un climat de confiance. Chez les patients désorientés ou non communicants, privilégier les gestes doux et le contact visuel, et si possible, la présence d’un proche.
Plusieurs approches complémentaires permettent de limiter la douleur induite par le geste et d’améliorer le confort du patient. Vous pouvez par exemple lui proposer des méthodes de distraction.
Enfin, des solutions médicamenteuses peuvent être envisagées selon les prescriptions ou protocoles disponibles : des crèmes ou patchs anesthésiants de type EMLA®, l’administration de MEOPA (mélange équimolaire oxygène/protoxyde d’azote) ou une prémédication analgésique.
Ces mesures, simples, mais efficaces, participent à la qualité du soin et au respect de la personne soignée. Il existe de nombreuses techniques pour réduire la douleur et l’anxiété des patients lors des soins. En cas de veines peu visibles ou palpables, il est possible d’utiliser une aide à la visualisation (lampe infrarouge, vein finder). N’hésitez pas à demander l’aide d’un collègue expérimenté pour limiter les tentatives, préserver le capital veineux et le confort du patient.
Étape 2 : préparation du matériel pour la pose d’un cathéter veineux
La préparation minutieuse du matériel avant la pose d’un cathéter veineux périphérique est primordiale pour assurer la sécurité, le confort du patient et l’efficacité du soin. Cette organisation préalable limite considérablement les risques liés à la contamination, aux erreurs de manipulation et aux interruptions en cours de procédure.
Avant toute intervention, il est indispensable de réunir tout le matériel nécessaire et de procéder à une vérification de l’intégrité des emballages, de leur stérilité, ainsi que de leur date de péremption. Ces précautions garantissent le respect des bonnes pratiques professionnelles.
Liste du matériel à préparer
Pour l’élimination des déchets :
- Boîte OPCT (Objets Piquants Coupants Tranchants)
- Haricot ou sac poubelle DAOM (Déchets Assimilables aux Ordures Ménagères)
Matériel pour la perfusion :
- Soluté (sérum physiologique, glucosé, électrolytes, médicaments, etc.) avec pied à perfusion, tubulure adaptée avec ou sans robinets.
- Matériel volumétrique complémentaire si nécessaire : régulateur de débit, pompe volumique ou pousse-seringue électrique (en particulier pour des médicaments tels que le potassium).
- Si aucun soluté immédiat n’est prescrit : prenez une seringue de rinçage NaCl et un bouchon stérile pour obturer le cathéter après le rinçage.
Calculer tous les ajouts (électrolytes…) puis les inscrire sur une étiquette à coller sur le soluté. Si vous souhaitez vous entraîner au calcul de dose, nous avons rédigé un cours sur la plateforme Réussis ton IFSI, accompagné de nombreux quiz interactifs.
Si l’on n’ajoute rien, le préciser, par exemple noter l’inscription : « Garde veine ».
Il faut aussi noter l’heure à laquelle vous posez le soluté et combien de temps il doit durer en fonction de la prescription.
Percuter le soluté avec le perfuseur, remplir la chambre à air et purger toute la tubulure.
Matériel spécifique à la pose du cathéter :
- Cathéter au diamètre adapté
- Garrot
- Compresses stériles
- Antiseptique adapté
- Pansement transparent occlusif stérile
- Gants adaptés
- Carré de soin

Choix des gants : à usage unique ou gants stériles ?
Le type de gants dépend directement de la procédure que vous réaliserez. La HAS11 recommande le port de gants à usage unique pour prévenir les accidents d’exposition au sang (précautions standards). Toutefois, si vous êtes amené(e) à palper le site d’insertion après l’antisepsie, vous devrez impérativement porter des gants stériles. Vous devez toujours vous référer au protocole en vigueur dans votre établissement.
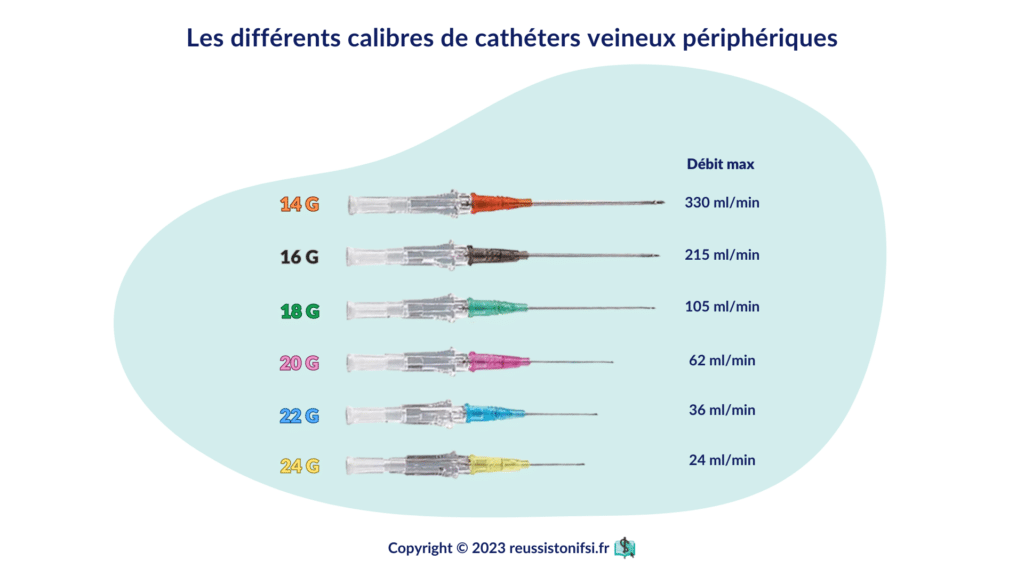
Choix du calibre du cathéter
Le choix du cathéter dépend du besoin thérapeutique, de la durée de perfusion prévue et des caractéristiques veineuses du patient. Le diamètre du cathéter s’exprime en gauge (G). Plus la valeur est élevée, plus le cathéter est fin, ce qui réduit le débit possible :
- 14G (Orange) : réservé aux urgences nécessitant la perfusion rapide de gros volumes.
- 16G (Gris ou Noir) : également utilisé en situation d’urgence avec des débits légèrement moindres.
- 18G (Vert) : utilisé pour les transfusions, la nutrition parentérale ou des volumes supérieurs à 3 litres.
- 20G (Rose) : adapté à un usage classique et régulier, tel que les perfusions standards.
- 22G (Bleu) : convient aux veines de petit calibre, particulièrement pour les patients avec un faible capital veineux comme les personnes âgées, par exemple.
- 24G (Jaune) : principalement utilisé en pédiatrie ou pour des perfusions très délicates.
Étape 3 : préparation de l’environnement et du patient pour la pose d’une voie veineuse
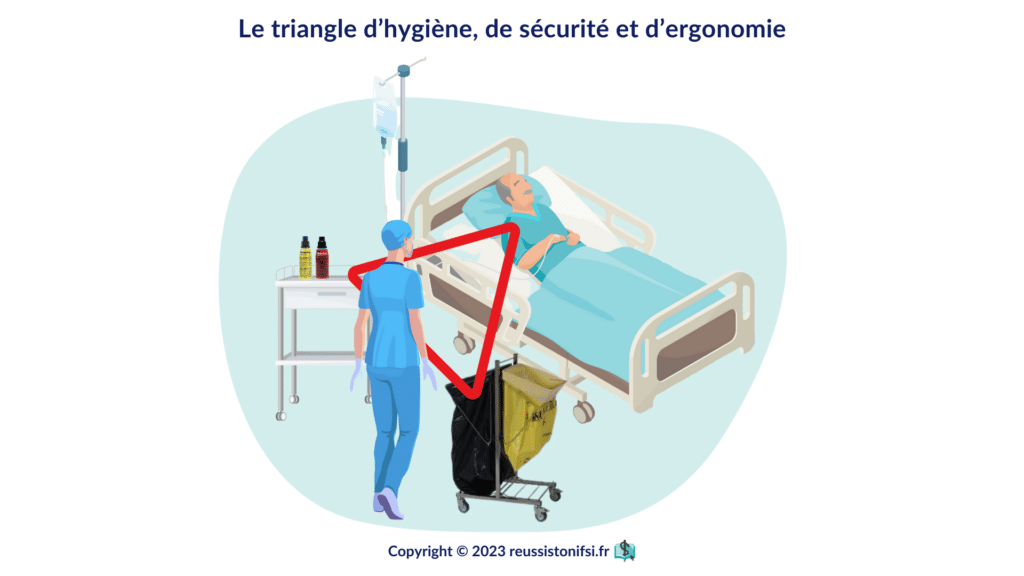
Une fois le matériel prêt, il faut préparer l’environnement de soin. Cette étape conditionne directement le bon déroulement de la pose du cathéter périphérique, et garantit la sécurité infectieuse, le confort du patient et l’ergonomie du geste pour le/la soignant(e).
- Dans un premier temps, choisissez soigneusement un espace de travail calme, propre et bien éclairé7, offrant une visibilité optimale et facilitant l’accès au matériel nécessaire au soin.
- Ensuite, veillez à nettoyer et désinfecter le plan de travail avec un produit répondant à la norme EN 13697, tout en respectant scrupuleusement le temps de contact préconisé par le fabricant.12
- Une fois l’espace désinfecté, disposez méthodiquement l’ensemble du matériel, préalablement vérifié, sur un plateau ou une surface propre et facilement accessible. Le matériel doit être organisé de manière logique afin d’éviter les croisements inutiles des mains et les gestes parasites susceptibles de compromettre l’asepsie durant la procédure.
- Cette disposition rigoureuse permet également au professionnel de santé d’adopter une posture stable et confortable tout au long du soin, ce qui réduit les risques de maladresse et de fatigue musculaire. Le triangle d’hygiène, de sécurité et d’ergonomie doit être respecté.
- L’installation du patient constitue également un élément fondamental de cette étape. Selon son état clinique, installez-le confortablement en position assise ou allongée. Assurez-vous que le bras choisi pour la ponction soit parfaitement dégagé (en retirant tout vêtement gênant), qu’il repose sur un support stable et adapté, paume tournée vers le haut avec une légère extension, ce qui facilite la visualisation et l’accès aux veines périphériques.
Dans la mesure du possible, il est recommandé que le/la soignant(e) soit assis(e), à hauteur adaptée, pour que sa posture soit stable, confortable et ergonomique.
Étape 4 : choix de la veine
Avant de procéder à la pose d’un cathéter veineux périphérique, il est important d’évaluer soigneusement le site de ponction. Cette étape repose sur l’identification des zones à proscrire, celles à éviter autant que possible, ainsi que sur l’application de recommandations pour repérer une veine adaptée, sûre et fonctionnelle.
Contre-indications
Le choix du site de ponction veineuse doit toujours tenir compte des contre-indications médicales afin de garantir la sécurité du patient et de prévenir les complications. Certaines zones sont formellement contre-indiquées pour une ponction ou une perfusion.1.11
- Côté d’une mastectomie : en raison du risque de lymphœdème, lié à la perturbation du drainage lymphatique.
- Zone ayant reçu une radiothérapie : la peau et les tissus sous-jacents peuvent être fragilisés, ce qui augmente le risque de complications.
- Présence d’un hématome : la ponction dans cette zone pourrait aggraver le saignement ou gêner la diffusion du produit perfusé.
- Foyer infectieux localisé : risque de dissémination de l’infection.
- Fistule artério-veineuse (FAV) : utilisée pour l’hémodialyse, elle ne doit être manipulée que par des professionnel(le)s spécifiquement formés.
- Plaie sur le point de ponction : la barrière cutanée étant rompue, le risque infectieux est trop élevé.
- Prothèse orthopédique ou vasculaire : peut compromettre la vascularisation locale et augmenter le risque d’infection ou de complications mécaniques.
À éviter
Certaines zones ne sont pas formellement interdites, mais doivent être évitées autant que possible, car elles sont associées à des risques ou à des contraintes techniques :
- Veines des membres inférieurs : le risque de thrombose veineuse y est plus élevé qu’au niveau des membres supérieurs. Cependant, chez les patients âgés présentant un capital veineux très limité, elles peuvent exceptionnellement être envisagées, selon les protocoles et l’évaluation clinique.13
- Pli du coude et zones de flexion : bien que les veines du pli du coude soient couramment utilisées pour les prélèvements sanguins, elles ne sont pas adaptées pour une perfusion, car le patient doit maintenir le bras tendu pour garantir un débit stable. Ces zones limitent la mobilité et augmentent le risque de déconnexion et d’irritation veineuse.1.5.14
- Membre paralysé : la sensibilité étant altérée, le patient pourrait ne pas percevoir la douleur ou signaler une complication, ce qui retarderait la détection d’un problème (extravasation, inflammation, etc.).11.14
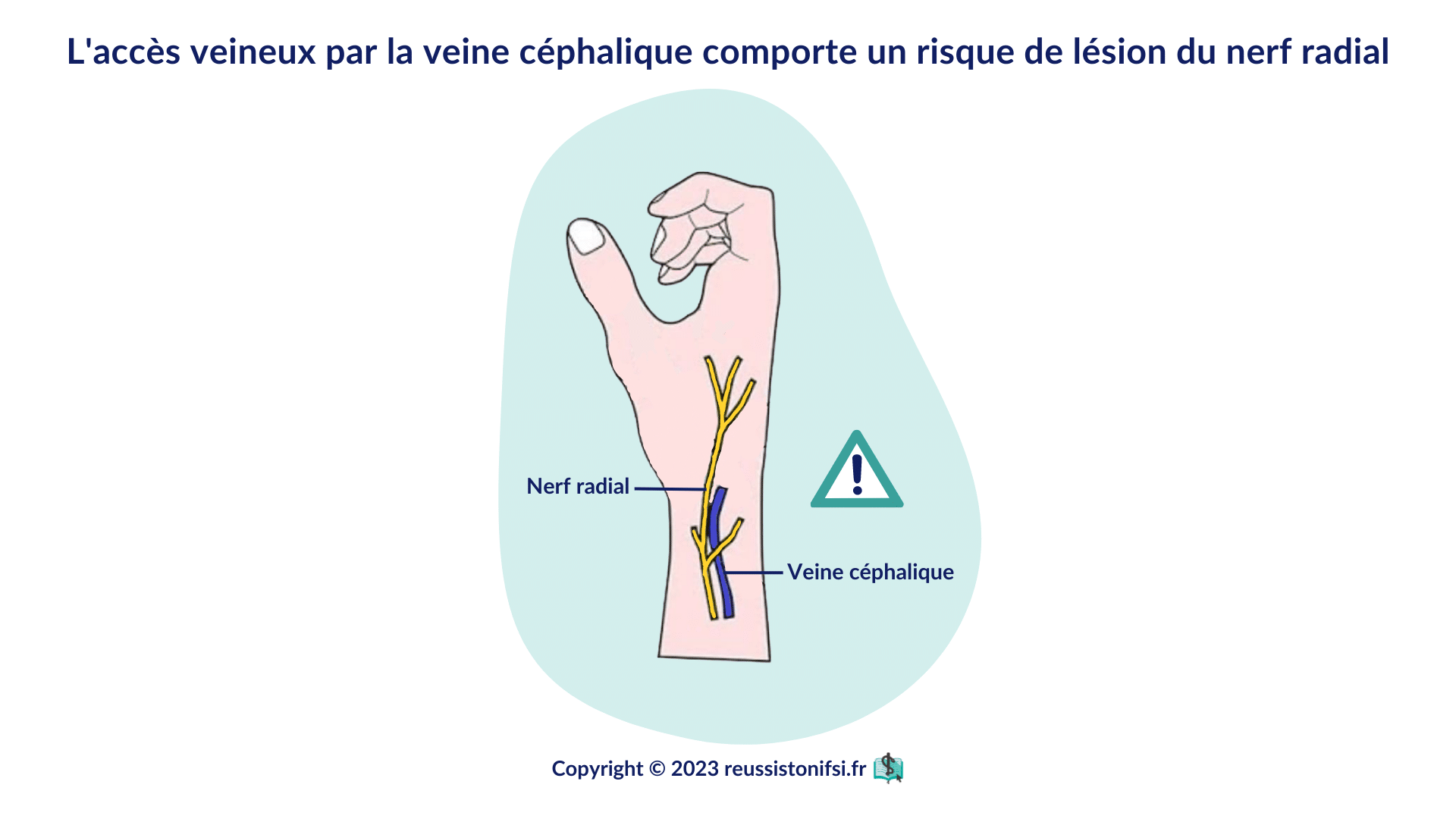
- Veine céphalique au niveau du poignet (souvent appelée veine de l’anesthésiste) : bien qu’elle offre une bonne accessibilité, son utilisation comporte un risque de lésion du nerf radial15 . Elle ne doit pas être choisie en première intention, mais peut être envisagée lorsque les autres sites sont inaccessibles.16
- Veines sinueuses, superficielles, qui bifurquent ou sont mobiles (« qui roulent ») : elles augmentent le risque d’échec de ponction, d’hématome et d’inconfort pour le patient.17
Recommandations
Le choix judicieux de la veine constitue une étape fondamentale de la pose d’une perfusion.
Une fois le garrot posé, pour repérer une veine adaptée, combinez observation, palpation et utilisez si besoin des outils d’aide à la visualisation. Plusieurs critères et astuces permettent d’optimiser cette étape :
- Privilégier une veine droite, souple et palpable, même si elle n’est pas toujours visible à l’œil nu. Une veine « sensible au toucher » est généralement plus fiable qu’une veine simplement visible.
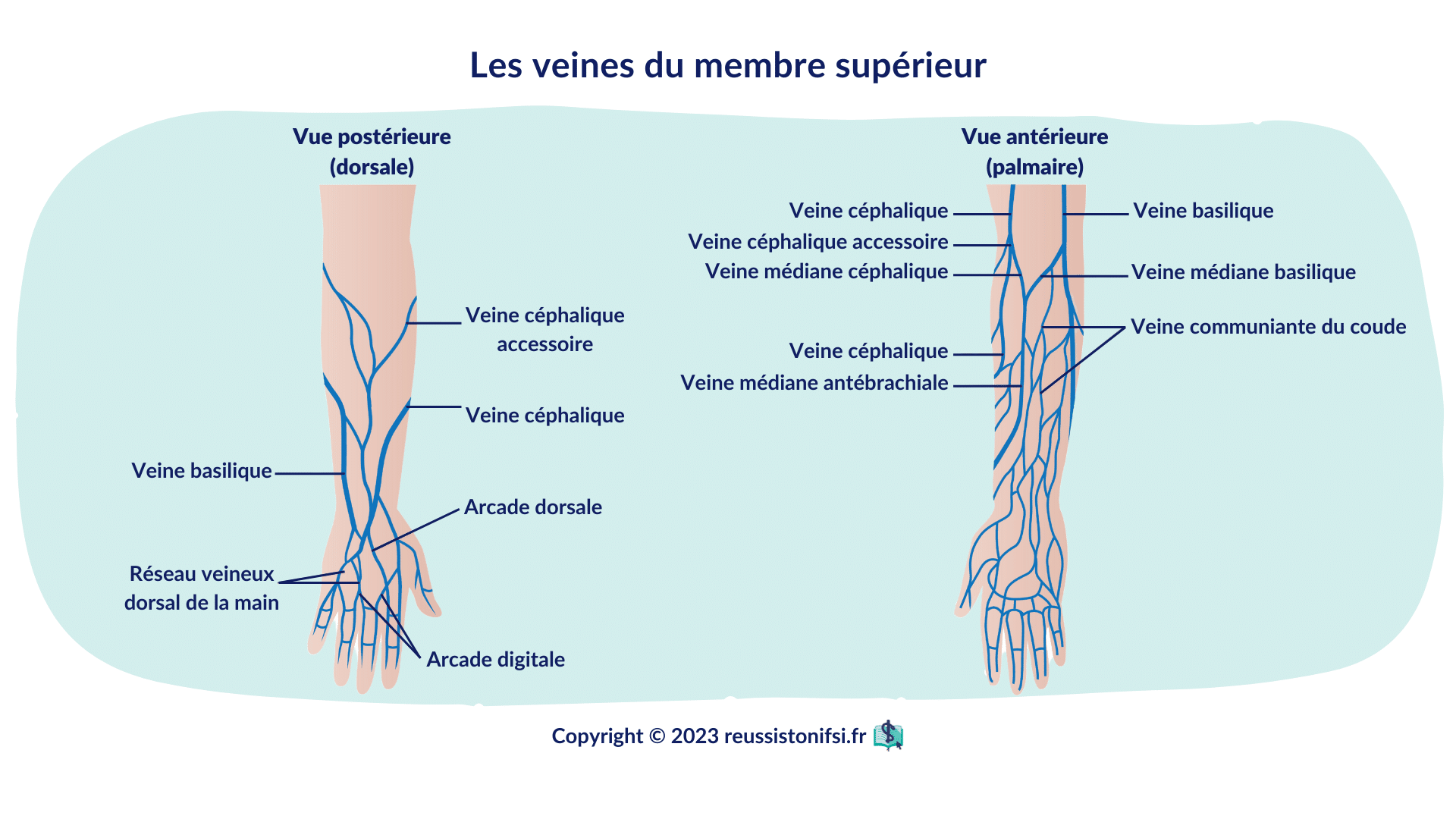
- Privilégier une veine de l’avant-bras.5
- Laisser le bras du patient pendre vers le bas quelques instants (si la position le permet) augmente le retour veineux et facilite la visualisation des veines.
- Proposer au patient de serrer légèrement le poing ou d’effectuer quelques mouvements de pompage avec la main afin de faciliter le repérage des veines (uniquement pendant le temps nécessaire à leur identification).
- Effectuer une inspection visuelle et une palpation avec l’index, toujours avant l’antisepsie. La palpation doit rechercher une veine souple, élastique et non pulsatile.
- Chez les nouveau-nés et les nourrissons, les veines superficielles des mains, des pieds et des avant-bras sont les plus fréquemment utilisées. L’abord des veines épicrâniennes est également possible, mais il nécessite une formation spécifique et est réservé aux professionnel(le)s formé(e)s dans des services dédiés. Attention, les enfants qui sucent leur pouce peuvent se déperfuser involontairement.
- Pour favoriser la vasodilatation : si la visualisation de la veine est difficile, tapoter légèrement, réchauffer localement ou appliquer de l’alcool sur la peau si nécessaire4.
- Poser le garrot juste au-dessus du site de ponction.
Étape 5 : Insertion du cathéter veineux périphérique
L’insertion d’un cathéter veineux périphérique est un acte de soin courant, mais à fort risque infectieux s’il est mal réalisé. Il repose sur une hygiène rigoureuse, une technique aseptique stricte et la bonne maîtrise des étapes clés.
- Inspecter la peau : elle doit être propre, sèche, sans lésion ni plaie visible.
- Nettoyer la peau avec un savon doux uniquement en cas de souillures visibles ou selon l’appréciation clinique (peau grasse ou sudation excessive).18
- Suivre une technique aseptique rigoureuse conforme à l’ANTT (Aseptic Non Touch Technique).5
- Frictionner les mains avec une solution hydroalcoolique (SHA) immédiatement avant l’insertion du cathéter, avant et après le port de gants, et à chaque contact avec le dispositif.4
- Réaliser une antisepsie cutanée avec une solution antiseptique conforme au protocole de l’établissement. L’antiseptique doit contenir environ 70 % d’alcool (ex. : chlorhexidine ou polyvidone iodée alcoolique).5.18
- Le nombre de passages lors de l’antisepsie cutanée dépend du type d’antiseptique utilisé. Certains antiseptiques alcooliques disposent d’une autorisation de mise sur le marché (AMM) pour un seul passage. Lorsque plusieurs passages sont nécessaires, il faut respecter un temps de séchage complet entre chaque application. Deux passages sont généralement préconisés par la SF2H en ce qui concerne les cathéters veineux périphériques.18
- Respecter scrupuleusement le temps de séchage complet de l’antiseptique (au moins 30 secondes), sans souffler, ventiler ni tamponner.4.18
- Ne jamais repasser sur la zone avec la même compresse ni recontaminer la peau désinfectée. 4.19
- Se frictionner à nouveau les mains avec de la SHA après l’antisepsie cutanée.
- Enfiler des gants à usage unique (stériles si exigés par le protocole local) afin de prévenir les accidents d’exposition au sang (AES).4
- Réinstaller le garrot si nécessaire.
- Choisir une veine visible et accessible, en privilégiant les membres supérieurs non dominants.
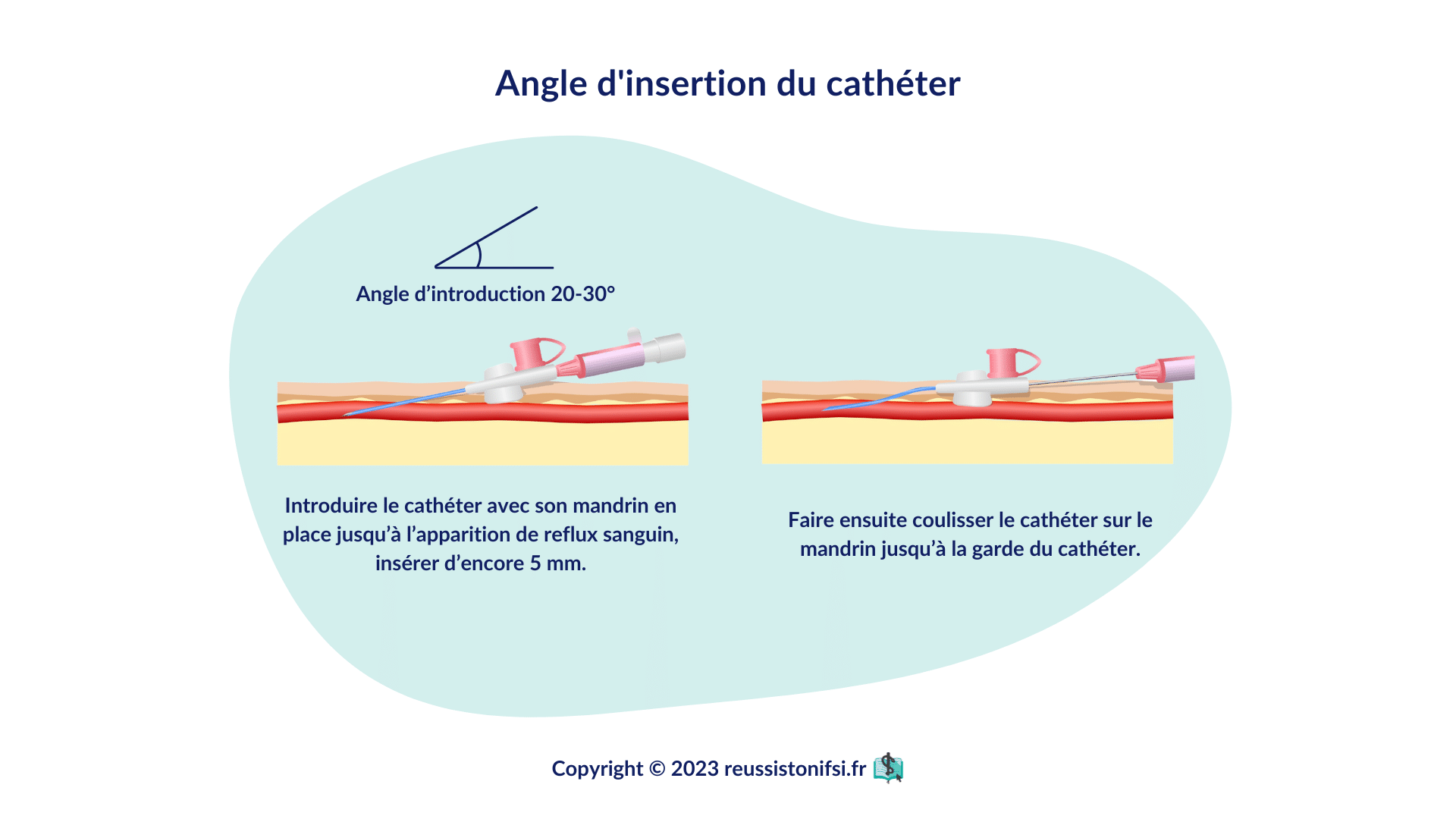
- Introduire le cathéter avec le biseau orienté vers le haut, en respectant un angle de 10 à 30°, à environ 1 à 2 cm en aval du point de ponction.
- Si vous utilisez un cathéter à ailettes, placez vos doigts sur celles-ci pour assurer une bonne stabilité pendant l’insertion, sans appuyer sur le corps du dispositif.
- En présence d’un système de sécurité avec bouton de déclenchement, veillez à ne jamais poser de doigt sur ce bouton durant la ponction, afin d’éviter un déclenchement accidentel.
- Tirer légèrement sur la peau pour stabiliser la veine.
- Pénétrer délicatement jusqu’à ce que l’on observe le reflux sanguin, signe de ponction réussie.
- Faire glisser le cathéter le long du mandrin.
- Retirer le mandrin (aiguille-guide) avec précaution. Si le cathéter est muni d’un système de sécurité, activer le mécanisme de sécurisation dès le retrait complet de l’aiguille. Jeter le dispositif dans un collecteur OPCT sans délai.
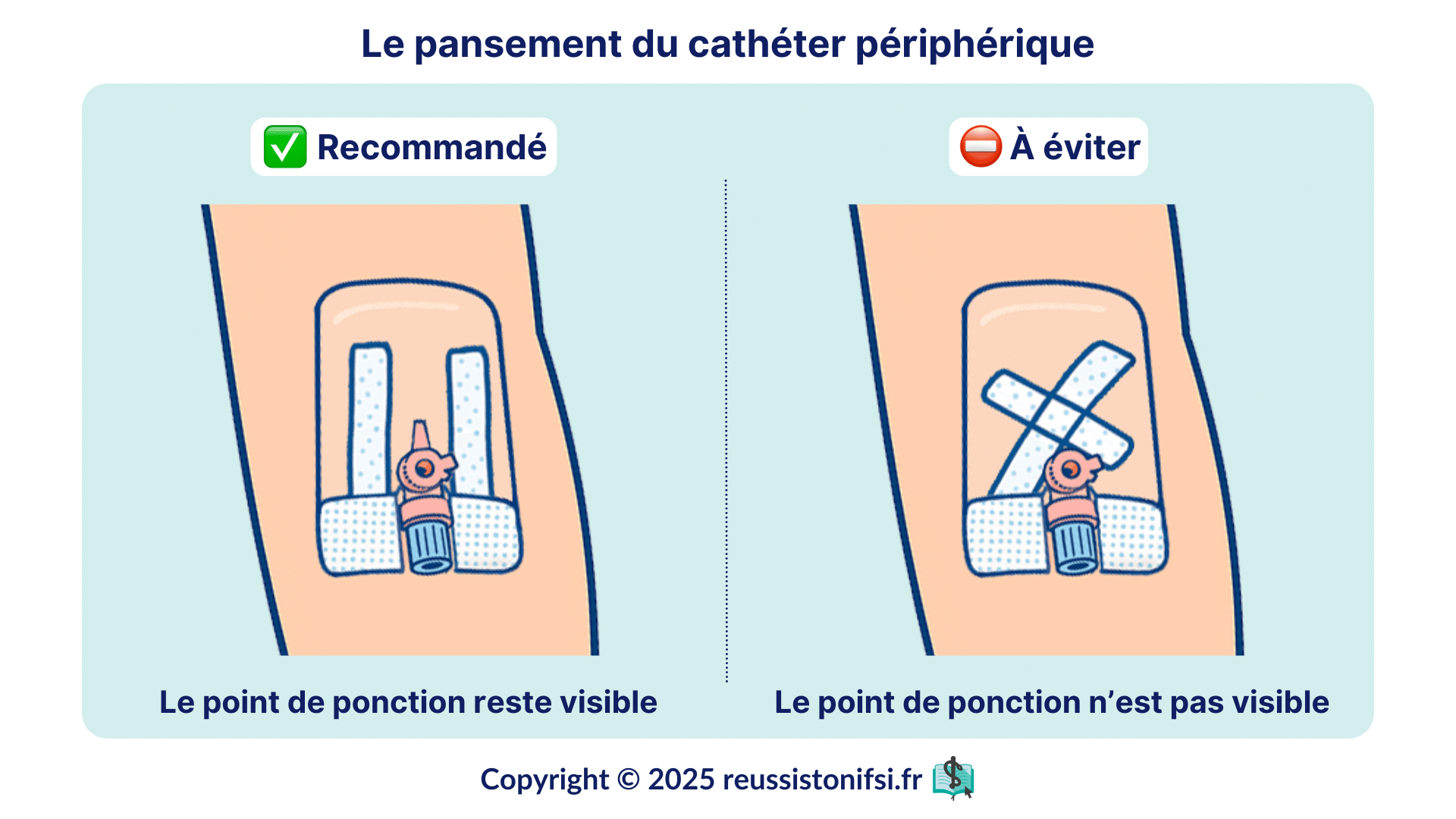
- Fixer le cathéter avec des bandelettes adhésives stériles, placées au niveau de l’embase, à distance de l’orifice d’insertion, afin de ne pas gêner la surveillance ni de compromettre l’asepsie.
- Appliquer un pansement stérile transparent en polyuréthane occlusif afin de permettre la surveillance et la protection du point de ponction ; il est également possible d’y inscrire la date de pose pour faciliter la traçabilité et le suivi du dispositif (B-1, B-3 – CPias).4.18
- Si le cathéter est posé en situation d’urgence, prévoir le retrait du dispositif sous 24 à 48 heures.5.18
Étape 6 : finaliser le soin et assurer la traçabilité de la pose de la VVP
La fin du soin constitue une étape à part entière, dont l’objectif est de garantir la sécurité du patient, une bonne hygiène de l’environnement, ainsi que la traçabilité précise des actes réalisés. Elle doit être menée avec autant de rigueur que les phases précédentes.
Assurer le confort et la sécurité du patient
Avant de quitter la chambre, s’assurer que le patient est confortablement installé. L’aider à remettre ses vêtements si nécessaire, replacer la sonnette à portée de sa main si la personne est hospitalisée, et vérifier qu’elle est en position sécurisée et adaptée à son état.
Profitez de ce moment pour rappeler au patient qu’il peut bouger et se déplacer, mais qu’il doit le faire avec précaution pour éviter toute traction accidentelle sur la tubulure.
Proposer à l’enfant un geste de valorisation (mot bienveillant, autocollant, « diplôme de bravoure ») afin de renforcer la coopération et le vécu positif du soin. Remercier l’adulte pour sa collaboration et rester disponible pour toute question ou tout inconfort signalé.
Évacuer les déchets selon les filières adaptées
Tous les déchets souillés par du sang (compresses, gants, tubulures) doivent être éliminés dans un collecteur DASRI (déchets d’activités de soins à risques infectieux). L’aiguille doit être jetée immédiatement après usage, sans être désassemblée, dans un collecteur OPCT. Ne jamais manipuler une aiguille séparée de son support à mains nues : en cas de nécessité, utiliser une pince ou jeter l’ensemble directement dans le collecteur sécurisé.19
Les déchets non souillés ou faiblement souillés (emballages, matériel légèrement imbibé de sang) peuvent être déposés dans les poubelles DAOM20, ou, selon les protocoles de l’établissement.
Pour une maîtrise complète du tri des déchets à l’hôpital, consultez le cours de l’UE 2.10 du semestre 1 sur la gestion des déchets sur la plateforme Réussis ton IFSI.
Nettoyer et désinfecter soigneusement le plan de travail, le chariot, et tout matériel utilisé pendant le soin.
Renseigner les transmissions et assurer la traçabilité
Compléter sans délai les transmissions écrites, en notant dans le dossier de soins infirmiers :18
- La date et l’heure de la pose
- Le site d’insertion
- Le type et le calibre du cathéter
- Le nom de l’opérateur
- Toute complication observée (douleur, saignement, échec, reprise du geste, etc.).
Une traçabilité rigoureuse permet un suivi optimal du dispositif, facilite sa surveillance dans le temps et prévient les risques de complications
Les 5 piliers d’une pose de cathéter efficace selon le PIV5Rights™
L’étude de Steere et al.1 propose un modèle, appelé PIV5Rights™, qui repose sur cinq piliers à maîtriser pour sécuriser le geste et améliorer les résultats cliniques :
1. Right Inserter : le bon professionnel
La compétence de l’infirmier(e) joue un rôle central. Une formation spécifique en accès vasculaire, associée à la pratique régulière, améliore significativement la réussite à la première tentative.
2. Right Insertion : la bonne technique de pose
Utilisation d’un protocole standardisé : respect de l’asepsie.
3. Right Vein and Catheter : le bon site et le bon cathéter
Choisir une veine droite, peu mobile (préférence au tiers moyen de l’avant-bras, éviter les zones de flexion), et un cathéter adapté en taille et en longueur.
4. Right Supplies and Technology : le bon équipement
Utilisation de dispositifs à fort impact sur la sécurité et la durée de vie du cathéter :
- Pansement stérile et occlusif
- Connecteur sécurisé sans aiguille à valve antireflux
- Set de pose complet et stérile.
5. Right Assessment : la bonne surveillance
Évaluation quotidienne de la perfusion avec traçabilité : vérification du point de ponction, de la fixation, de la perméabilité (rinçage avec technique push-pause) et remplacement du dispositif uniquement si nécessaire.
Pour aller plus loin
Ce guide pratique a pour objectif d’offrir une vision d’ensemble des étapes essentielles pour réussir la pose d’un cathéter veineux périphérique en toute sécurité, dans le respect des bonnes pratiques et des recommandations en vigueur.
Toutefois, la maîtrise du geste ne saurait être complète sans une connaissance des risques associés et des mesures de surveillance infirmière à mettre en œuvre après la pose. Complications locales, signes d’infection, extravasation, et maintenance du dispositif : autant d’éléments à anticiper pour garantir la sécurité et le confort du patient.
Si vous êtes étudiant(e) en soins infirmiers, vous pouvez approfondir ces notions sur la plateforme Réussis ton IFSI, notamment dans le cadre de l’unité d’enseignement 4.4 du semestre 2, avec les cours suivants :
- « Pose d’une voie veineuse périphérique : traçabilité, maintenance et ablation »
- « Administration d’injectables : sous-cutané, intraveineux, intramusculaire, intradermique »
Ces ressources vous permettront d’intégrer pleinement les dimensions techniques, réglementaires et relationnelles liées à l’usage des voies veineuses en pratique infirmière.
Conseils de professionnel(le)s de santé
LABORDE Marielle
Lors de la pose d’une VVP, méfiez-vous des apparences : les veines qui semblent les plus grosses et les plus accessibles peuvent parfois se révéler trompeuses. Restez attentif à leur mobilité, leur profondeur réelle ou encore à la tonicité de la peau.
La phase d’insertion dure quelques secondes, mais nécessite une concentration totale. Pour cela, éliminez tout élément perturbateur (ex. : le téléphone du service) autour de vous. Essayez de vous mettre dans une bulle.
N’hésitez pas à solliciter l’aide d’un aide-soignant : il peut rassurer le patient, tenir sa main, lui parler ou pratiquer un massage. Plus le patient sera en confiance, plus vos chances de réussite seront grandes !
BATAILLE Isabelle
Il est important d’une part de revoir l’anatomie des vaisseaux pour bien situer les veines (les plus intéressantes pour une pose de cathéter veineux), et d’autre part, de ne pas oublier le confort du soignant, car la bonne position du soignant impactera la bonne réalisation de cet acte. Si le soignant ressent quelques difficultés, il vaut mieux “passer la main” qu’insister au risque de faire mal et d’appréhender dans le futur cet acte, surtout quand on est ESI.
Ne pas rester sur un “échec”, car tout professionnel peut avoir des difficultés lors de cette pose et cela n’enlève rien à ses qualités de soignant.
Enfin, il est important de savoir ce que l’on pose, en termes de savoirs des médicaments/molécules – pour savoir quoi surveiller (sans omettre de surveiller le point d’injection et le matériel, même après la pose) et le débit à mettre en œuvre dans le respect d’une prescription.
PALLIER Aude
La pose d’un cathéter veineux est un geste technique spécifique, à la fois courant dans les services hospitaliers, mais pas forcément simple à appréhender. Il est essentiel de bien connaître le matériel et l’enchaînement des gestes, donc de s’entraîner en simulation jusqu’à “automatiser” le soin. En effet, en pratique, il sera nécessaire d’avoir toute son attention pour la ponction et la cathétérisation de la veine.
Une fois le pansement de surveillance installé, il peut être nécessaire de consolider/renforcer le maintien du cathéter, pour éviter les dépiquages involontaires :
- Il est possible de rajouter une boucle de sécurisation de la tubulure en la fixant avec un sparadrap propre, attention toutefois à ne pas couder la tubulure ;
- Il est possible de rajouter par dessus le pansement un bandage propre en prenant soin de laisser visible le point de ponction.
Des échecs sont fréquents, une étude est d’ailleurs en cours d’analyse, CATHIRU 2025 : en service d’urgence où environ 50 % des patients sont perfusés, il y a environ 30 % d’échec à la première pause. 21
JABRANE Badia
Entraînez-vous en simulation à poser des cathéters veineux périphériques sur des bras de perfusion. Cela vous permettra de mieux appréhender le geste technique et les différentes étapes à respecter. Auprès du patient, ne jamais tenter plus de 2 ponctions à la suite, passer la main à un encadrant. Ne jamais réutiliser un cathéter déjà utilisé. Utiliser la chaleur (compresse tiède) pour faire dilater les veines si elles sont peu visibles. Ou encore laisser le bras pendre quelques minutes si possible pour favoriser la turgescence veineuse.
Remerciements
Nous tenons à exprimer notre profonde gratitude à Isabelle BATAILLE (cadre de santé et formatrice en IFSI), Marielle LABORDE (formatrice en santé), Aude PALLIER (formatrice et référente en santé), Viviane CASSOTTI (hygiéniste), Badia JABRANE (cadre de santé et directrice pédagogique).
Chez Réussis ton IFSI, nous nous engageons à proposer des contenus d’une fiabilité inégalée. En complément de l’expertise interne de notre équipe habituelle, nous valorisons l’apport de professionnel(le)s extérieur(e)s qualifié(e)s qui enrichit nos articles de perspectives nouvelles et essentielles.
Sources
- Journal of the Association for Vascular Access « Standards of Care for Peripheral Intravenous Catheters: Evidence-Based Expert Consensus » 18/09/2024 https://doi.org/10.2309/JAVA-D-24-00011
- Haute autorité de Santé « Flash Sécurité Patient – « Cathéters et infections associées aux soins. Trop longtemps il restera, une infection tu risqueras » 15/11/2023
- Haute autorité de Santé « Flash sécurité patient » 9/11/2023
- Université Jean Monnet, Sarah Amirat « Évaluation de la gestion des cathéters veineux périphériques » 03/11/2024
- The journal of Vascular access « European recommendations on the proper indication and use of peripheral venous access devices » 02/06/2021
- van Dongen-Lases, E., Cornes, M., Grankvist, K., Ibarz, M., Kristensen, G., Lippi, G., Nybo, M., Simundic, A. & on behalf of the Working Group for Preanalytical Phase (WG-PRE), European Federation of Clinical Chemistry and Laboratory Medicine (EFLM) (2016). Patient identification and tube labelling – a call for harmonisation. Clinical Chemistry and Laboratory Medicine (CCLM), 54(7), 1141-1145.
- Ana-Maria Simundic, Karin Bölenius, Janne Cadamuro, Stephen Church, Michael P. Cornes, Edmée C. van Dongen-Lases, Pinar Eker, Tanja Erdeljanovic, Kjell Grankvist, Joao Tiago Guimaraes, Roger Hoke, Mercedes Ibarz, Helene Ivanov, Svetlana Kovalevskaya, Gunn BB Kristensen, Gabriel Lima-Oliveira, Giuseppe Lippi, Alexander von Meyer, Mads Nybo, Barbara De la Salle, Christa Seipelt, Zorica Sumarac, Pieter Vermeersch. Recommandations communes EFLM-COLABIOCLI relatives au prélèvement sanguin veineux. Annales de Biologie Clinique. 2019;77(2):131-154. doi:10.1684/abc.2019.1419
- Code de la santé publique « Articles R1222-17 à R1222-22 » Version en vigueur au 27 mars 2025
- Code civil « Article 371-1 » Version en vigueur depuis le 21 février 2024
- Direction Générale de l’Offre de Soins « Information et consentement aux soins d’un mineur » 20/05/2019
- Haute autorité de Santé « Prévention des infections liées aux cathéters veineux périphériques » 13/02/2006
- Afnor « NF EN 13697 » 01/11/2023
- Benaya A, Schwartz Y, Kory R, Yinnon AM, Ben-Chetrit E. Relative incidence of phlebitis associated with peripheral intravenous catheters in the lower versus upper extremities. Eur J Clin Microbiol Infect Dis. 2015 May;34(5):913-6. doi: 10.1007/s10096-014-2304-7. Epub 2015 Jan 7. PMID: 25563209.
- Gorski LA, Hadaway L, Hagle ME, Broadhurst D, Clare S, Kleidon T, Meyer BM, Nickel B, Rowley S, Sharpe E, Alexander M. Infusion Therapy Standards of Practice, 8th Edition. J Infus Nurs. 2021 Jan-Feb 01;44(1S Suppl 1):S1-S224. doi: 10.1097/NAN.0000000000000396. PMID: 33394637.
- Sawaizumi T, Sakamoto A, Ito H. Injury of superficial radial nerve on the wrist joint induced by intravenous injection. J Nippon Med Sch. 2003 Aug;70(4):355-9. doi: 10.1272/jnms.70.355. PMID: 12928717.
- Matsuo M, Honma S, Sonomura T, Yamazaki M. Clinical anatomy of the cephalic vein for safe performance of venipuncture. JA Clin Rep. 2017;3(1):50. doi: 10.1186/s40981-017-0121-6. Epub 2017 Sep 11. PMID: 29457094; PMCID: PMC5804645.
- MSD « Comment poser une voie intraveineuse périphérique » 07/2023
- La Société Française d’Hygiène Hospitalière « Recommandations pour la prévention des infections associées aux cathéters périphériques vasculaires et sous-cutanés » 23/09/2019
- Organisation mondiale de la Santé « Lignes directrices de l’OMS applicables aux prélèvements sanguins : meilleures pratiques en phlébotomie » 08/05/2013
- Ministère du Travail, de la Santé, des Solidarités et des Familles « Élimination des déchets d’activités de soins à risque infectieux » mis à jour le 02/08/2024
- Société française de médecine d’Urgences « Initiatives de Recherche aux Urgences (IRU) » consulté le 21/04/2025