La transmission constitue l’« action de transmettre, de faire passer quelque chose à quelqu’un ; le résultat de cette action »1. Il s’agit de : « l’acte de transporter une information dans le temps »2.
Les transmissions infirmières permettent aux soignant(s) d’assurer la continuité et la qualité des soins en transmettant les informations essentielles du patient, aux différents membres de l’équipe pluridisciplinaire directement ou indirectement liée aux soins. Elles contribuent à la sécurité des patients et à l’efficacité des interventions. En s’engageant dans l’amélioration continue des soins, la communication interprofessionnelle et la formation continue, les transmissions structurées, orales ou écrites, sont un support indispensable. Des méthodologies telles que les transmissions ciblées (CDAR), la méthode SAED (situation, actions, évaluation, décision) et les macrocibles (MTVED) facilitent l’organisation et la clarté des informations transmises. Elles garantissent une prise en soins optimale des patients.

Qu’est-ce qu’une transmission infirmière ?
La définition d’une transmission
La transmission infirmière consiste à partager des informations pertinentes sur l’état de santé, les besoins spécifiques et le plan de soins du patient avec les différents professionnels de santé. La transmission peut inclure des détails sur les signes cliniques et les symptômes du patient, les résultats de tests et d’examens, les interventions effectuées et les réponses du patient.
En bref, les objectifs des transmissions sont :
- Coordination et continuité des soins.
- Sécurité du patient et de sa prise en soins.
- Traçabilité des actions et des soins réalisés par le professionnel de santé.
Le cadre légal d’une transmission infirmière
Il s’agit d’une responsabilité importante des infirmier(e)s, inscrite dans le Code de la santé publique à l’article 4 du décret n°2013-1090 du 2 décembre 2013 relatif à la transmission d’informations entre les professionnels participant à la prise en charge sanitaire, médico-sociale et sociale des personnes âgées en risque de perte d’autonomie : « L’ensemble des informations mentionnées à l’article 3 du présent décret dont la personne autorise la transmission à un ou plusieurs professionnels ou organismes participant à sa prise en charge ou son suivi. »3.
Il s’agit même d’une obligation selon l’article R4311-2 du Code de la santé publique : « Les soins infirmiers, préventifs, curatifs ou palliatifs, intègrent qualité technique et qualité des relations avec le malade. Ils sont réalisés en tenant compte de l’évolution des sciences et des techniques. Ils ont pour objet, dans le respect des droits de la personne, dans le souci de son éducation à la santé et en tenant compte de la personnalité de celle-ci dans ses composantes physiologique, psychologique, économique, sociale et culturelle : de concourir à la mise en place de méthodes et au recueil des informations utiles aux autres professionnels, et notamment aux médecins pour poser leur diagnostic et évaluer l’effet de leurs prescriptions »4.
Cette transmission garantit une continuité des soins efficace, sécuritaire et personnalisée. Elle permet à tous les professionnels de santé impliqués dans les soins d’un patient d’avoir une compréhension claire et cohérente de l’état du patient et de son projet de soins.
Les différents types de transmissions infirmières
Les transmissions écrites
Les transmissions écrites sont une étape clé dans la continuité et la qualité des soins. Elles doivent être formelles, formalisées, horodatées et signées, et consignées dans le dossier du patient informatisé ou non pour garantir une traçabilité précise et fiable. Elles doivent utiliser un vocabulaire professionnel et respecter strictement la confidentialité des informations en lien avec le patient dans le cadre du secret professionnel.
Les transmissions écrites peuvent être réalisées à tout moment, dès qu’une cible se présente, avec un focus particulier sur les soins, les paramètres vitaux et les annotations dans le dossier patient (dossier de soins, feuille de transmission, logiciel de santé). La traçabilité juridique a pour but de garantir la responsabilité et la transparence des soins et assurer la continuité et l’organisation des soins. Des documents clairs et précis sont indispensables dans la documentation pour un échange efficace entre les différents professionnels de santé qui constituent l’équipe soignante (équipe de nuit, équipe de jour, médecin, aide-soignant(e)…).
Les dossiers de soins doivent être structurés de manière organisée et toutes les informations importantes doivent être intégrées et mises à jour régulièrement. Chaque membre de l’équipe a des rôles et des responsabilités variés dans la gestion des dossiers, pour une prise en soins cohérente et sécurisée des patients.
Les transmissions écrites sont indispensables pour la coordination des soins, notamment lorsque le patient est transféré d’un service à un autre, ou d’un établissement de santé au secteur libéral, en général sous la forme de fiches de liaison infirmière. Ces fiches résument la prise en soins en regroupant toutes les informations concernant le patient : motif d’hospitalisation, antécédents, allergies, niveau d’autonomie, conduites à tenir, précautions particulières (isolement, etc.), soins et surveillances infirmières, personne de confiance et personne à prévenir.
La fiche de liaison interne offre un gain de temps, un bénéfice pour les professionnels et les patients, et une sécurité renforcée. Quant à la fiche de liaison externe, c’est un outil de collaboration entre l’hôpital et les structures externes, qui améliore nettement la circulation des informations.
Les transmissions orales
Elles interviennent dans la communication entre les professionnels de santé, il s’agit d’un échange rapide et efficace d’informations essentielles. Bien qu’elles soient non formelles et ne laissent pas de traçabilité ni de documentation écrite, elles sont particulièrement importantes lors des temps de transmissions inter-équipes, notamment lors des relèves. Ces moments dédiés à la passation d’informations d’une équipe à une autre garantissent la continuité des soins et la cohérence du travail. Les échanges concernent des mises à jour de projets de soins, des modifications de procédures et des informations importantes concernant les patients.
L’utilisation d’un vocabulaire professionnel est indispensable pour garantir un échange clair et précis. Cependant, il est également important de porter une attention particulière au respect de la confidentialité des informations échangées. Les transmissions orales permettent de partager des mises à jour sur les projets de soins, les défis rencontrés et les solutions proposées. Elles facilitent la prise de décision et la coordination des soins au sein de l’équipe soignante.
Ces échanges sont particulièrement importants, car ils permettent aux professionnels de santé d’adapter rapidement les plans de soins aux changements de situation des patients. Les transmissions orales, ponctuelles ou planifiées, contribuent à renforcer la collaboration, à améliorer la prise de décision, à garantir une relation efficace entre les membres de l’équipe pluridisciplinaire, et une continuité intra et extra-établissement. Elles ont pour but d’assurer une prise en soins des patients cohérente et coordonnée, indispensable pour leur sécurité et leur bien-être .
Pour structurer le partage d’informations orales de manière efficace, il faut se concentrer sur les moments clés en fonction de l’importance des problèmes de santé, en hiérarchisant les informations du problème le plus important au problème le moins critique.
Comment faire une transmission ciblée ?
Les transmissions, écrites et orales, s’étendent sur le temps de travail et durant la relève, ce qui permet à l’équipe soignante de détailler les problèmes du patient, actuels ou potentiels, à différents moments de la journée. Lorsqu’un problème est identifié, l’équipe le documente, note les actions prises et leurs résultats. Ainsi, tant que le problème subsiste, les équipes successives sont chargées de sa mise à jour.
Le plus souvent, les professionnels de santé écrivent des transmissions dites ciblées qui permettent de « […] comprendre rapidement la situation et les soins nécessaires à dispenser […], ont pour visée de servir les transmissions orales pour en faire un temps de qualité »5. Il s’agit d’une méthodologie structurée pour organiser la partie narrative du dossier de la personne soignée, pour comprendre rapidement sa situation et les soins à dispenser. Elles suivent le schéma du processus appelé CDAR (cible, données, actions, résultats) ce qui optimise la communication et la documentation des soins.
La cible
La cible désigne un terme ou une combinaison de mots relatifs à un événement atypique durant l’hospitalisation du patient. Le glossaire des cibles prévalentes permet de constituer une référence des cibles pour un service. C’est un énoncé concis qui doit sonner comme un signal d’alarme.
Elle s’ancre dans trois domaines de l’intervention de l’infirmier(e) :
- La pathologie.
- Les complications éventuelles.
- Les interactions émotionnelles et les capacités du patient et de son entourage.
La cible peut caractériser :
- Un problème actuel.
- Un risque.
- Une évolution notable ou un tournant spécifique du séjour hospitalier.
La cible n’est ni un diagnostic médical ni un acte de soins, et ce n’est pas un acronyme, comme “RAS”.
Les données
Les données, dans le contexte des soins, représentent l’ensemble des informations qui conduisent à la formulation d’une cible. Elles aident à comprendre ce qui se passe, en détaillant les observations concernant un événement important. Selon leur nature, elles sont classées en deux catégories principales :
- Données objectives (signes cliniques) : il s’agit d’informations mesurables, observables et vérifiables, souvent issues de signes cliniques ou d’autres éléments tangibles (hypoxie, hypoglycémie, hypotension artérielle…).
- Données subjectives (symptômes) : ces informations proviennent directement du patient et reflètent ses sentiments, perceptions ou expériences personnelles. Elles ne sont pas toujours mesurables, mais sont nécessaires pour comprendre sa perspective et son vécu : sensation d’oppression, propos suicidaires, palpitations…
Les actions
Il s’agit de l’ensemble des actions relevant du rôle propre et du rôle sur prescription de l’infirmier(e) et des interventions effectuées ou prévues en collaboration avec les différents professionnels de santé pour agir et traiter la cible. Les actions doivent être décrites de manière précise et concise. Il faut indiquer le type, la fréquence, la durée, la quantité, le mode et le moment de réalisation. Les actions sont réalisées uniquement par l’auteur(e) de la transmission. Elles sont centrées sur la personne soignée et ses pathologies, avec les actions autour du rôle propre, du rôle prescrit du rôle en collaboration. Il est préférable d’organiser les actions mises en place dans l’ordre chronologique de leur réalisation.
Les résultats
Il s’agit des résultats des actions que l’infirmier(e) a mises en place et des interventions. Il s’agit également de ce qui a changé, de ce qui est résolu ou non par rapport à la cible. Ces résultats sont des constats observés après la mise en place des actions. Ils permettent d’évaluer les changements d’état de santé de la personne : amélioration, état stationnaire, aggravation. En fonction des résultats, la cible est fermée ou réexaminée et une nouvelle cible est ouverte.
Exemple illustré d’une transmission ciblée
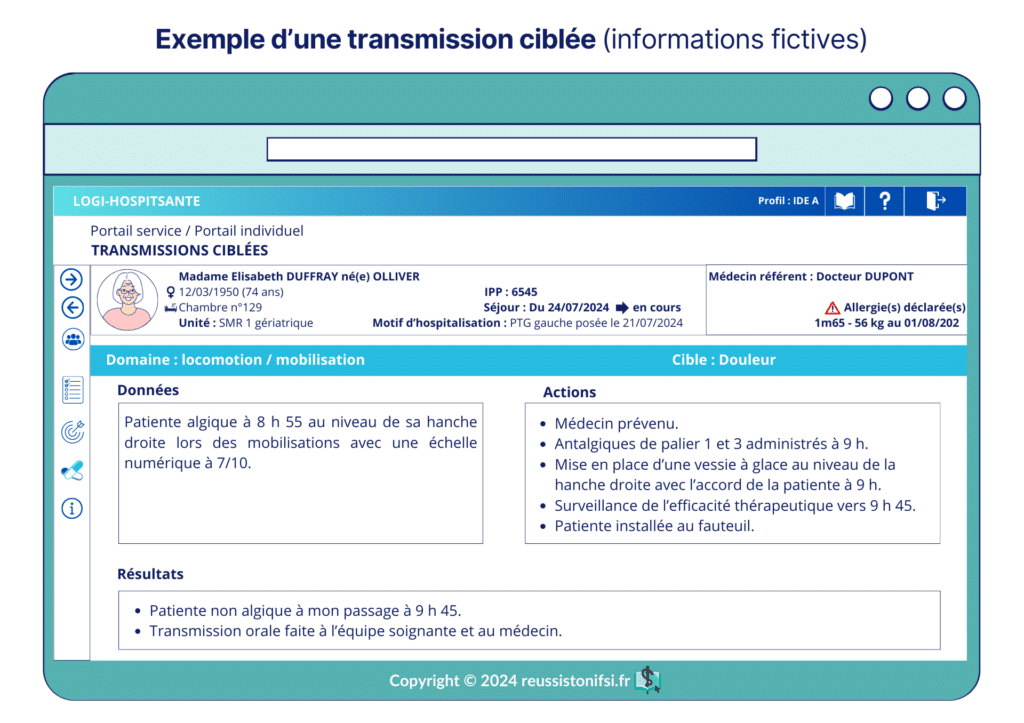
Exemples de méthodologie de rédaction de transmissions ciblées
Problèmes de santé critiques
| Exemples de transmission de problèmes de santé critiques | |
| Cible | Monsieur A. a fait une chute sur sa hanche droite ce matin à 8 heures en essayant de se lever seul du lit. |
| Données | Signes vitaux, symptômes aigus, résultats biologiques : il a présenté un raccourcissement du membre inférieur droit, avec un œdème ainsi qu’un hématome de la hanche droite et une douleur estimée à 8/10 sur l’échelle numérique. |
| Actions | Interventions immédiates des professionnels de santé, traitements administrés, décisions prises : j’ai pris ses paramètres vitaux. Les deux aides-soignantes et moi-même avons réinstallé le patient en position dorsale au lit. Le médecin a demandé une radiographie de la hanche en urgence. Je lui ai administré deux gélules de doliprane de 500 mg et deux comprimés d’OxynormOro 10 mg à 8 h 10 sur prescriptions médicales. On lui a donné une vessie à glace à 8 h 20 sur la hanche droite. |
| Résultats | Réponse du patient, évolution de son état de santé, complications éventuelles : rien à signaler au niveau des paramètres vitaux (TA : 140/65 mmHg, pouls : 95 bpm, Sp02 : 95 % en air ambiant, T°C : 36,4°C). Patient toujours algique avec une EN à 7/10. La radiographie, faite à 9 h 23, a montré une fracture déplacée de la hanche droite. Il a été transféré dans le service de chirurgie orthopédique pour être opéré. |
Problèmes de santé importants, mais non critiques
| Exemples de transmission de problèmes de santé importants, mais non critiques | |
| Cible | Agitation de Madame D., étiquetée soins palliatifs depuis hier. |
| Données | État général du patient, résultats de tests non urgents, observations cliniques : la patiente est agitée depuis 10 heures avec des gémissements importants et le visage crispé. Échelle algoplus à 3/5. |
| Actions | Soins administrés, ajustements de traitement, recommandations : réunion effectuée avec le médecin et l’équipe mobile de soins palliatifs -> mise en place d’un pousse-seringue électrique (PSE) de 48 mg/24 heures de midazolam. J’ai mis en place le PSE de midazolam avec une seringue de 50 mg/50 ml avec un débit à 2 mg/heure. Je suis repassé à 11 heures et à 12 heures voir la patiente pour vérifier l’efficacité thérapeutique. |
| Résultats | Amélioration ou détérioration de l’état, effets secondaires observés : la patiente ne gémissait plus, son visage était plus détendu et calme lors de mes passages. |
Problèmes de santé mineurs
| Exemples de transmission de problèmes de santé mineurs | |
| Cible | Monsieur J. m’a dit qu’il avait reçu un SMS pour une consultation avec son cardiologue. |
| Données | Symptômes légers, plaintes du patient, observations mineures : c’est une consultation pour le suivi de son insuffisance cardiaque le 10 décembre à 10 h 15 au centre hospitalier, dans le service de cardiologie A. |
| Actions | Soins de confort, conseils donnés, suivi prévu : j’ai prévenu le médecin ainsi que la secrétaire médicale afin de prévoir le transport pour ce rendez-vous. Il quittera le service à 9 h 30 en VSL. |
| Résultats | État stable, absence de complication, satisfaction du patient : le patient a été prévenu des modalités du transport pour sa consultation. Transmission orale faite à l’équipe soignante |
La méthode SAED pour structurer les transmissions infirmières
Un manque ou un défaut de dialogue est souvent à l’origine des problèmes rencontrés dans les environnements de soins, et ils peuvent être à l’origine d’événements indésirables.
Les divergences de personnalités, de cultures et de comportements (facteurs humains), ainsi que les différences entre les métiers et les spécialités, peuvent créer des obstacles à la communication entre les professionnels. Cette diversité peut conduire à des malentendus ou à une insatisfaction des parties concernées. Le stress qui découle de ces situations de communication peut nuire à la qualité de l’échange d’informations et affecter le bien-être au travail.
Les problèmes de relations peuvent également être exacerbés lorsque l’échange se produit entre un professionnel junior et un professionnel expérimenté.
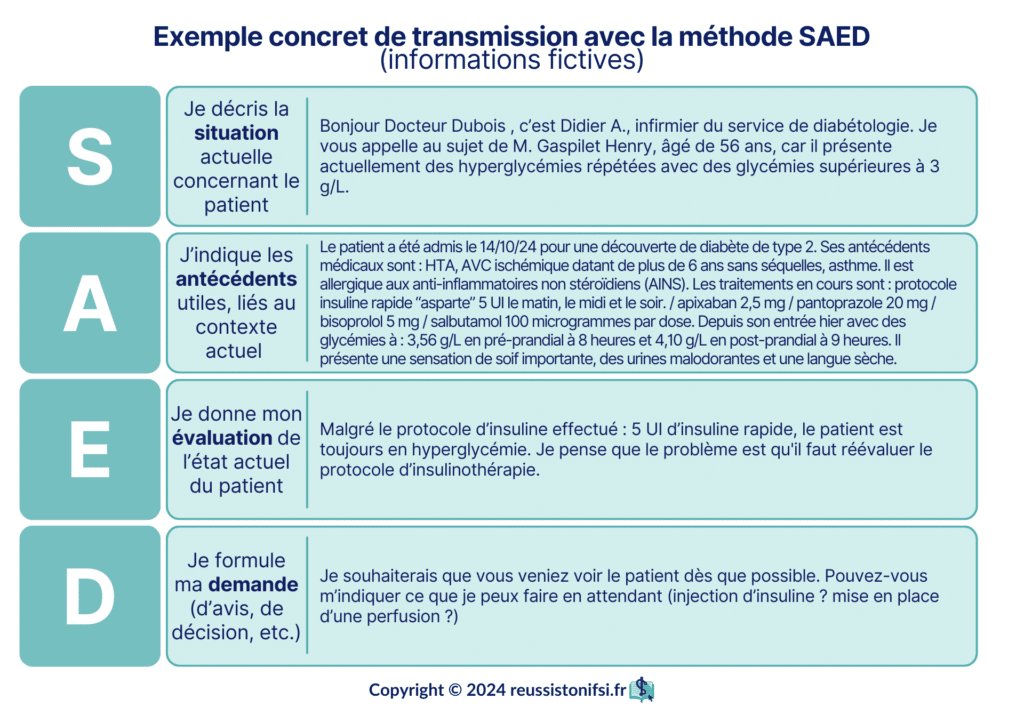
Face à ces difficultés, la Haute Autorité de Santé (HAS) a mis en place, pour le personnel soignant, un outil de communication connu sous le nom de « Situation Antécédents Évaluation Demande », la méthode SAED. Cette méthode est la version française de l’outil anglophone « Situation Background Assessment Recommendation » (S.B.A.R.)6.
C’est une technique mnémotechnique qui aide les professionnels de santé à structurer efficacement leur communication orale avec leurs collègues. L’objectif principal de cette standardisation est de prévenir les incidents qui pourraient découler d’erreurs de compréhension lors de ces échanges concernant le processus de transfert d’informations sur le patient. De plus, elle vise une communication documentée, claire et concise, en évitant les oublis.
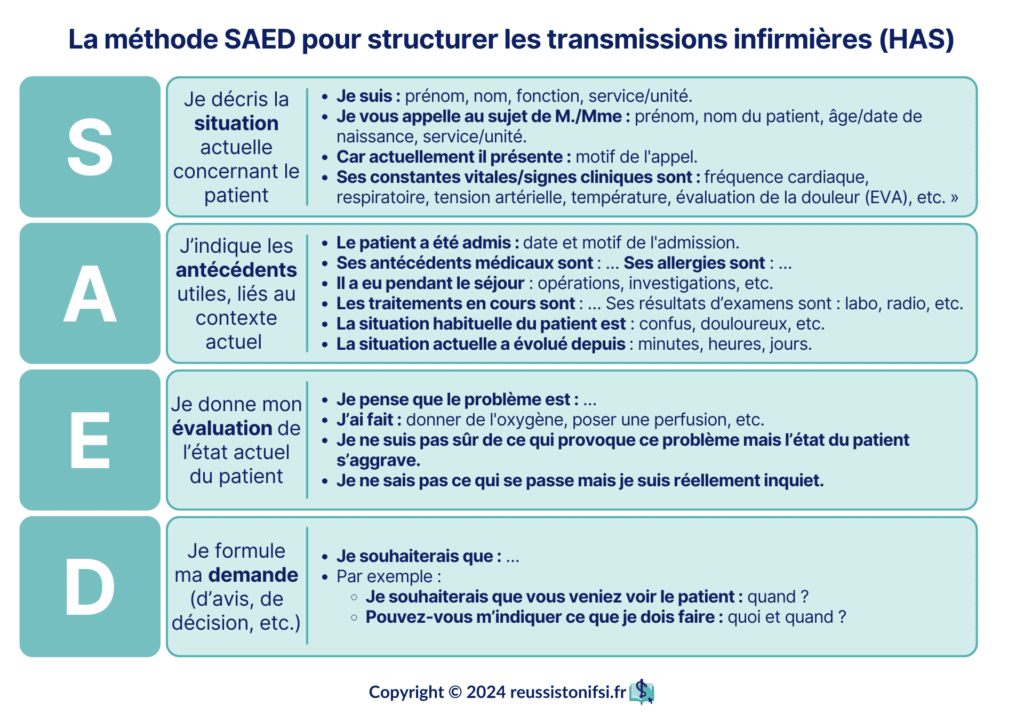
Exemple d’une transmission avec la méthode SAED
Les macrocibles
La macrocible est un outil organisationnel et un outil de synthèse qui permet de présenter de façon organisée et rapide la situation d’un patient pendant les différentes phases de sa prise en charge. La macrocible est structurée en fonction des besoins de l’équipe de soins. Elle est basée sur trois phases : l’entrée, le déroulement de l’hospitalisation et la sortie du patient. Il est important de maîtriser cet élément pour garantir la qualité et l’efficacité des transmissions entre les professionnels de santé.
Les trois phases de la macrocible :
- Macrocible d’entrée : elle récapitule les éléments nécessaires à la prise en charge initiale du patient selon le protocole de l’unité de soins (motif d’hospitalisation, informations médicales, antécédents, contexte familial, social, et les premières observations à l’entrée) et le CDAR initial.
- Macrocible intermédiaire : c’est une synthèse de la situation du patient en cours d’hospitalisation. Elle met l’accent sur l’évolution de son état de santé en se basant sur les données médicales, son ressenti et le contexte familial et social. Elle regroupe l’ensemble des problèmes résolus et persistants, ainsi que les capacités du patient. Elle est utile pour les transferts, les retours de bloc, les hospitalisations longues.
- Macrocible de sortie : il s’agit d’une synthèse de l’état de santé du patient à sa sortie. Elle met en avant les résultats obtenus et les soins à envisager. Elle synthétise l’hospitalisation du patient dans le service et son devenir (elle identifie les problèmes de santé résolus et présents, les risques et capacités du patient et les éléments nécessaires à sa prise en charge au domicile). On retrouve cette macrocible de sortie dans la fiche de liaison IDE qui garantit la continuité des soins entre les services ou entre les différents établissements.
La méthode MTVED
Le plus souvent, la macrocible possède une méthodologie appelée MTVED :
- Maladie : altération de la santé se manifestant par un ensemble de symptômes.
- Traitement : interventions médicales et infirmières en cours ou prévues.
- Vécu : ressenti et émotions du patient vis-à-vis de sa situation. C’est dans cette partie que l’infirmier(e) inscrit ses jugements cliniques et ses diagnostics infirmiers.
- Environnement : aspects sociaux, familiaux qui influencent la prise en charge du patient.
- Devenir/développement : perspectives, objectifs de soins et projets thérapeutiques.
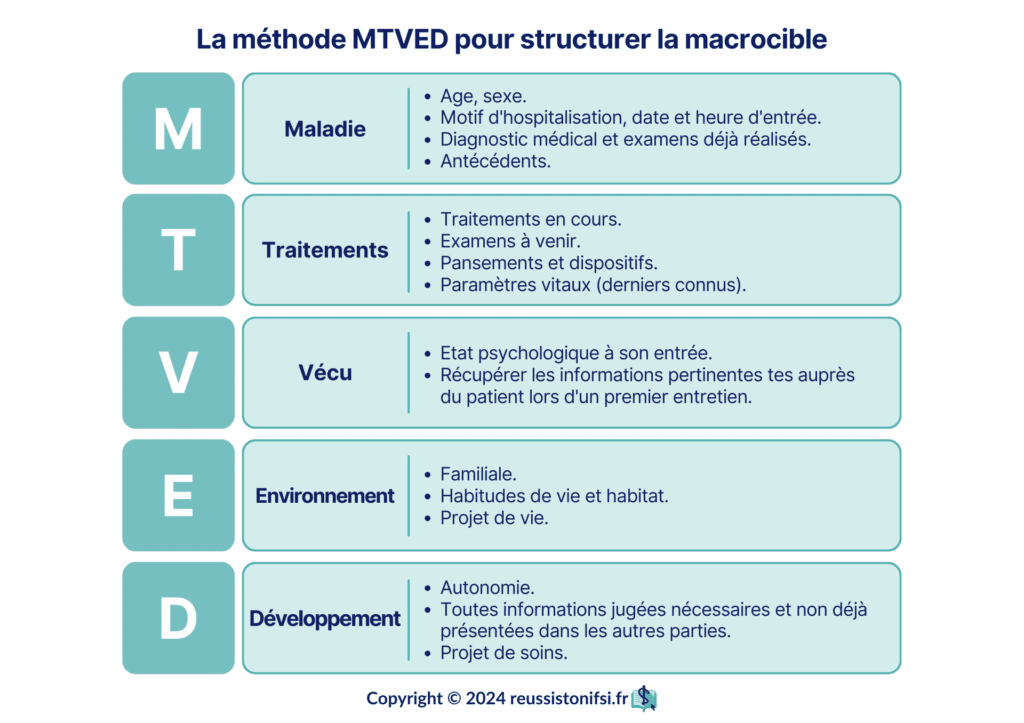
L’utilisation efficace des macrocibles facilite le transfert des informations entre les professionnels de santé pour une prise en soins optimale du patient.
Il est intéressant de noter que cette méthodologie peut être adaptée selon le contexte de soins. Par exemple, on constate que dans certaines régions comme dans le Sud, il est courant de modifier l’ordre des éléments de la macrocible en fonction de la typologie du service, en utilisant par exemple EVMTD au lieu de MTVED, afin de répondre plus efficacement aux besoins du patient et du cadre de soins.
Ce tableau met en évidence les étapes importantes de chaque méthode. Il permet aux professionnels de choisir la plus appropriée selon le contexte : échanges rapides lors des relèves avec la SAED, ou transmissions écrites et détaillées avec la CDAR pour une traçabilité optimale.
| Méthode | Objectif principal | Étapes clés |
| SAED | Structurer les transmissions orales | Situation, Antécédents, Évaluation, Demande |
| CDAR | Structurer les transmissions ciblées | Cible, Données, Actions, Résultats |
Les conséquences possibles d’une mauvaise transmission
Une mauvaise transmission peut avoir des conséquences graves tant pour le patient que pour l’organisation institutionnelle :
- Des risques d’erreurs majorées : une mauvaise transmission peut entraîner des erreurs de médication, des interventions inappropriées et des omissions de soins essentiels.
- Détérioration de l’état du patient : l’absence d’informations pertinentes peut conduire à une détérioration de l’état de santé du patient, voire à des complications graves.
- Manque de coordination : une communication inefficace entre les membres de l’équipe peut entraîner des soins fragmentés et incohérents, et affecter la qualité globale des soins.
- Responsabilité juridique : en cas de litige, une mauvaise transmission peut compliquer la défense des professionnels de santé et entraîner des conséquences juridiques.
Une bonne pratique des transmissions permet de prévenir les erreurs, d’assurer une prise en soins cohérente et de maintenir la continuité des soins, tant en milieu hospitalier qu’en pratique libérale.
Les transmissions auprès du patient et de son entourage
Pour garantir une bonne communication avec les familles des patients tout en respectant la confidentialité, il faut adapter les transmissions de manière appropriée :
- Utilisez un langage clair et compréhensible, en évitant le jargon médical, et expliquez les informations de manière simple et accessible.
- Respectez strictement la confidentialité en ne partageant que les informations nécessaires et autorisées par le patient.
- Impliquez le patient dans les discussions avec la famille lorsque cela est possible, pour vérifier que les informations partagées sont exactes et approuvées.
- Montrez de l’empathie et soyez attentif/attentive aux préoccupations et aux questions des familles, en leur offrant un soutien émotionnel.
- Planifiez des moments dédiés pour discuter de l’état de santé du patient et des plans de soins, afin de garantir une communication continue et structurée.
- Documentez les échanges dans le dossier du patient pour assurer la traçabilité et la continuité des soins. Assurez-vous que tous les membres de l’équipe soignante sont formés aux bonnes pratiques de communication avec les familles et au respect de la confidentialité.
- Utilisez des supports visuels, tels que des schémas ou des brochures, pour aider à expliquer les informations médicales complexes. Adaptez la communication aux besoins de chaque famille et encouragez-les à poser des questions et à exprimer leurs préoccupations, en leur offrant des réponses claires et honnêtes.
La formation continue et les transmissions
La formation continue concernant les transmissions orales et écrites permet aux professionnels de santé de perfectionner leurs compétences en communication, d’actualiser leurs connaissances et d’adopter les meilleures pratiques pour une transmission efficace et sécurisée des informations. Grâce à ces formations, les équipes soignantes coordonnent mieux leurs actions, consolident la communication et la coopération professionnelle et assurent ainsi le maintien des soins et renforcent la qualité des services offerts aux patients.
En outre, il existe également des formations interservices ou inter-établissements pour comprendre les logiciels utilisés pour les transmissions écrites, notamment pour les professionnels vacataires et intérimaires. En effet, les transmissions ne peuvent pas être rédigées de la même manière selon le logiciel de l’établissement. Il faut s’adapter aux outils et aux protocoles de chaque établissement pour garantir une communication efficace et sécurisée. Ces formations permettent de maîtriser les particularités de chaque logiciel, pour une meilleure coordination et continuité des soins.
Conseils pour des transmissions réussies
Nos 10 conseils pour des transmissions réussies
- Aller droit au but : soyez concis(e) et précis(e) dans vos transmissions pour éviter toute confusion.
- Faire des liens : reliez les informations entre elles pour offrir une vue d’ensemble cohérente.
- Être exhaustif : incluez toutes les informations pertinentes afin de permettre une meilleure compréhension de la prise en soins.
- Utiliser un vocabulaire professionnel : employez des termes médicaux appropriés pour un dialogue clair et compréhensible par tous les membres de l’équipe.
- Respecter la confidentialité : assurez-vous que les informations sensibles sont partagées de manière sécurisée (porte de la salle de soins fermée, ne pas donner d’informations dans un espace public (ex. : couloir), fermer les ordinateurs dans les couloirs).
- Structurer les informations : utilisez des méthodes comme la méthode SAED ou le CDAR pour organiser vos informations et vos données, en essayant de garder une chronologie dans les soins et les actions.
- Être attentif aux détails : vérifiez les informations pour éviter les erreurs et les incohérences.
- Être objectif : ne citez jamais le patient sans mettre de guillemets dans les transmissions écrites et ne dénaturez pas ses propos pour éviter le jugement de valeur. Par exemple, il est incorrect de dire : le patient est agité et dit qu’il a mal partout. ; il vaut mieux dire : Le patient verbalise un inconfort dans ses propos en disant : « J’ai mal partout, je ne sais pas où exactement, mais ça ne va pas. »
- Communiquer en temps réel : faites des transmissions continues et en temps réel pour une mise à jour constante des informations.
- Collaborer avec l’équipe pluridisciplinaire : encouragez les échanges et la collaboration entre les membres de l’équipe pour une prise en soins optimale des patients.

Conseils des formateurs/formatrices
Isabelle Bataille
L’essentiel est de mobiliser l’outil du service dans lequel vous êtes. Pensez à utiliser la méthode du service ainsi que le vocabulaire spécifique du service. Toutes les données ne sont pas toujours utiles dans une transmission (couleur des cheveux en EHPAD par exemple)…
Yves Ustariz
La méthode des transmissions ciblées permet de communiquer de façon professionnelle précise des informations concernant l’état de santé et les soins nécessaires à la personne soignée. De plus, elle permet au soignant de mettre en mots le résultat du raisonnement clinique et de faciliter la prise en soins en équipe.
L’essentiel à retenir au sujet des transmissions infirmières
En résumé, les transmissions infirmières sont indispensables pour assurer la continuité, la qualité et la sécurité des soins ainsi que l’efficacité des différentes interventions. Elles peuvent être écrites ou orales, chacune ayant ses propres caractéristiques et méthodes. Elles nécessitent une attention particulière à la confidentialité et à l’utilisation d’un vocabulaire professionnel.
La formation continue permet d’améliorer les compétences en transmissions orales et écrites. Elle garantit une communication efficace et sécurisée. Une mauvaise transmission peut avoir des conséquences graves pour le patient, telles que des erreurs de médication ou des interventions inappropriées, et pour l’organisation, comme des litiges juridiques et une perte de confiance.
Remerciements
Nous tenons à exprimer notre profonde gratitude à Isabelle RAFFIN-BATAILLE (cadre de santé formatrice en IFSI), et Yves USTARIZ (cadre de santé formateur en IFSI) pour leur relecture attentive de cet article et pour leur précieuse contribution.
Chez Réussis ton IFSI, nous nous engageons à proposer des contenus d’une fiabilité inégalée. En complément de l’expertise interne de notre équipe habituelle, nous valorisons l’apport de professionnels extérieurs qualifiés qui enrichissent nos articles de perspectives nouvelles et essentielles.
Sources
- Centre National de Ressources Textuelles et Lexicales « Définition – transmission » Loi orient. Enseign. sup., 1968, p. 3.
- Médium « Un concept » vol. 2, no. 1, 2005, pp. 168-173.
- Code de la santé publique « Article 4 – Décret n° 2013-1090 du 2 décembre 2013 relatif à la transmission d’informations entre les professionnels participant à la prise en charge sanitaire, médico-sociale et sociale des personnes âgées en risque de perte d’autonomie » version en vigueur depuis le 04/12/2013.
- Code de la santé publique « Article R4311-2 » version en vigueur depuis le 08/08/2004.
- Ripoche, Sébastien. « Transmissions ciblées : entre les objectifs visés par ce modèle et la réalité des pratiques, où situer la démarche réflexive de l’infirmière ? Résultats d’une étude. Mise en perspective des instruments pédagogiques de la réforme des études. Critique de la réflexivité », Recherche en soins infirmiers, vol. 110, no. 3, 2012, pp. 113-121.
- Haute Autorité de Santé « Saed : un guide pour faciliter la communication entre professionnels de santé » 24/11/2014










